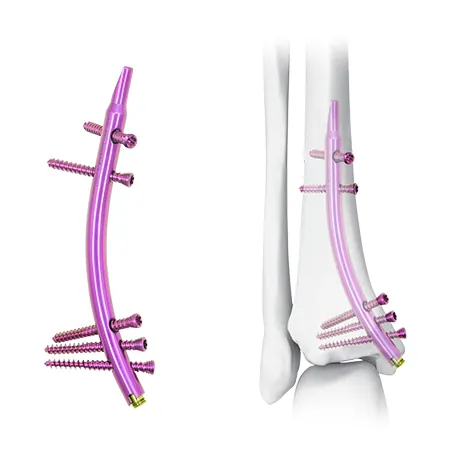
I. บทนำ
กระดูกต้นแขนส่วนปลายประกอบด้วยคอลัมน์ที่อยู่ตรงกลางและด้านข้าง ซึ่งรวมถึงเอพิคอนไดล์และคอนไดล์
ครั้งที่สอง ขั้นตอนการผ่าตัด
การแตกหักของกระดูกต้นแขนส่วนปลายเกิดจากการบาดเจ็บโดยตรง (เช่น การหกล้ม) หรือแรงทางอ้อม (เช่น การบิดตัวหรือการดึงของกล้ามเนื้อ)
III. การฟื้นฟูหลังการผ่าตัด
การจำแนกประเภทของ AO แบ่งการแตกหักของกระดูกต้นแขนส่วนปลายออกเป็น 3 ประเภทหลัก ได้แก่ A , B และ C
IV. ผลการศึกษา
การผ่าตัดรักษาเป็นไปตามหลักการ AO: การลดขนาดทางกายวิภาค การตรึงที่มั่นคง และการฟื้นฟูสมรรถภาพตั้งแต่เนิ่นๆ
วี. การอภิปราย
CZMEDITECH มีสามรุ่น: แผ่นข้อพิเศษ (01.1107), ด้านข้าง (5100-17) และแผ่นข้อตรงกลาง (5100-18)
ปกเกล้าเจ้าอยู่หัว บทสรุป
การผ่าตัดรักษาเป็นไปตามหลักการ AO: การลดขนาดทางกายวิภาค การตรึงที่มั่นคง และการฟื้นฟูสมรรถภาพตั้งแต่เนิ่นๆ
การแตกหักของกระดูกหน้าแข้งส่วนปลายเป็นเรื่องปกติ และการรักษาแบบดั้งเดิมก็มีข้อจำกัด
การแตกหักของกระดูกหน้าแข้งส่วนปลายเป็นรูปแบบทั่วไปของการแตกหักของแขนขาส่วนล่าง การรักษาแบบดั้งเดิม เช่น แผ่นล็อคและเล็บไขสันหลังอักเสบ ต่างก็มีข้อเสียต่างกันไป แผ่นล็อคอาจทำให้เกิดการติดเชื้อหลังการผ่าตัดหรือเนื้อร้ายของเนื้อเยื่ออ่อนทำให้การฟื้นตัวยาวนานขึ้น แม้ว่าเล็บ antegrade จะมีการบุกรุกน้อยที่สุด แต่ก็อาจทำให้ข้อเข่าเสียหาย ทำให้เกิดอาการปวด และเสี่ยงต่อการยึดติดหรือการวางแนวที่ไม่เหมาะสม ซึ่งเป็นอุปสรรคต่อการฟื้นตัว
แผ่นล็อค:
ความเสียหายของเนื้อเยื่ออ่อนอย่างมีนัยสำคัญ อัตราการติดเชื้อสูง การฟื้นตัวที่ยาวนาน
เล็บต่อต้านเกรด:
เสี่ยงต่ออาการบาดเจ็บที่ข้อเข่า การยึดเกาะที่ไม่เพียงพอ เสี่ยงต่อการผิดแนว
แนวทางแก้ไขใหม่: เล็บหน้าแข้งส่วนปลาย (DTN)
ทางเลือกใหม่ในการรักษา - Distal Tibial Nail (DTN) - นำเสนอมุมมองใหม่ในการจัดการกระดูกหน้าแข้งส่วนปลายหักด้วยการออกแบบถอยหลังเข้าคลองอันเป็นเอกลักษณ์
การออกแบบการแทรกแบบถอยหลังเข้าคลองเป็นแนวทางใหม่

การจัดตำแหน่งผู้ป่วยและการเตรียมการลดขนาด
ผู้ป่วยวางอยู่ในท่าหงาย การแตกหักแบบแทนที่ควรลดขนาดด้วยตนเอง หากจำเป็น ให้ใช้คีมลดขนาดเพื่อช่วยก่อนใส่ DTN หากมีการแตกหักของกระดูกร่วมด้วย การจัดตำแหน่งกระดูกน่องที่เหมาะสมสามารถช่วยลดกระดูกหน้าแข้งได้ การแตกหักของเพลาข้อกระดูกอาจรักษาให้คงที่ได้ด้วยเล็บในไขกระดูก สำหรับการแตกหักรอบข้อเท้า การลดขนาดทางกายวิภาคและการยึดกระดูกน่องควรมาก่อนการลดขนาดกระดูกหน้าแข้งเพื่อหลีกเลี่ยงการผิดแนว ในกระดูกหักแบบเปิดที่มีการยึดตรึงภายนอกอยู่ สามารถใส่ตะปูในขณะที่ยังคงยึดอุปกรณ์ยึดไว้เพื่อให้เกิดการลดลง
นอนหงาย ใช้คีมลดขนาดหากจำเป็น
จัดลำดับความสำคัญของการจัดการการแตกหักของกระดูกน่องเพื่อให้แน่ใจว่าการลดกระดูกหน้าแข้งถูกต้องแม่นยำ
กรีดตามยาว 2-3 ซม. ที่ปลายของ Malleolus ที่อยู่ตรงกลาง เผยให้เห็นเอ็นเดลทอยด์ผิวเผิน หมุดนำถูกสอดไว้ที่หรืออยู่ตรงกลางเล็กน้อยจนถึงปลายของมัลเลโอลัส (รูปที่ 2a) ห่างจากพื้นผิวข้อต่อ 4–5 มม. มุมมองด้านข้างแสดงการแทรกผ่านร่องระหว่างคอนดีลาร์ (รูปที่ 2b) เพื่อหลีกเลี่ยงความเสียหายต่อกล้ามเนื้อหน้าแข้งส่วนหลัง แยกเอ็นเดลทอยด์ผิวเผิน จากนั้นใช้รีมเมอร์เพื่อขยายคลองไขกระดูกจนถึงบริเวณเมตาฟิซีล (รูปที่ 2c) ถอดกระดูกที่เป็นรูพรุนใกล้กับเปลือกนอกส่วนใกล้เคียงออกเพื่อสอดเล็บ (รูปที่ 2ง) ใส่ตะปูทดลองเพื่อยืนยันขนาด DTN (รูปที่ 2e) หลีกเลี่ยงการตอกหรือบิดมากเกินไปเพื่อป้องกันการแตกหักของ Malleolar ด้านในที่เกิดจากสาเหตุจากสาเหตุทางการแพทย์ ปรับความลึกของตะปูเพื่อให้แน่ใจว่าสกรูส่วนปลายไม่เข้าไปในข้อต่อข้อเท้าหรือบริเวณที่แตกหัก การยึดทำได้โดยใช้สกรูที่เชื่อมต่อกันทั้งบริเวณใกล้และไกล
กรีด:
การตัดตามยาวที่ปลายมัลลีโอลัสตรงกลาง
การวางตำแหน่งหมุดนำ:
ห่างจากพื้นผิวข้อต่อ 4–5 มม
การคว้านรูและทดลองเล็บ:
รีมไปจนถึงระยะเลื่อน ยืนยันขนาดเล็บ
การใส่เล็บ:
หลีกเลี่ยงการตอก ปรับความลึกเพื่อป้องกันข้อต่อ
การตรึง:
สกรูประสานทั้งใกล้เคียงและไกล
ขั้นตอนการแทรก DTN





อนุญาตให้เคลื่อนไหวข้อต่อข้อเท้าได้ทันทีและการสัมผัสเท้าถึงพื้นได้หลังการผ่าตัด
แบกน้ำหนักแบบไม่ต้องใช้น้ำหนักเป็นเวลา 4-6 สัปดาห์
ความคืบหน้าในการแบกน้ำหนักเต็มที่ระหว่างสัปดาห์ที่ 8-12 ในขณะที่ติดตามการก่อตัวของแคลลัสและความเจ็บปวดกิจกรรมข้อต่อข้อเท้าเริ่มทันทีหลังการผ่าตัด
หลีกเลี่ยงการแบกน้ำหนักเป็นเวลา 4-6 สัปดาห์
ค่อยๆ เปลี่ยนเป็นการรับน้ำหนักเต็มที่ในสัปดาห์ที่ 8-12
ติดตามผู้ป่วย 10 ราย
การศึกษาติดตามผู้ป่วย 10 ราย (ตารางที่ 1) หลังผ่าตัด 3 เดือน มีผู้ป่วยหายแล้ว 7 ราย ผู้ป่วยทุกรายได้รับการรักษาภายใน 6 เดือน มีกรณีหนึ่งที่เกิดความผิดปกติของ varus และ recurvatum ไม่พบการสูญเสียการลดลง การติดเชื้อ ภาวะแทรกซ้อนที่เกี่ยวข้องกับการปลูกถ่าย หรือการบาดเจ็บจากสาเหตุจากไขมัน (ตารางที่ 2)
7 รายหายดีภายใน 3 เดือน; ทั้งหมดหายเป็นปกติภายใน 6 เดือน
ความผิดปกติเล็กน้อย 2 ครั้ง (1 varus, 1 recurvatum)
ไม่มีการติดเชื้อ ไม่มีภาวะแทรกซ้อน หรือการสูญเสียลดลง


คนไข้ชาย อายุ 69 ปี
ประเภทการแตกหัก:
การแตกหักของกระดูกหน้าแข้งตามขวาง + การแตกหักของกระดูกน่อง
ภาวะแทรกซ้อน:
การบาดเจ็บจากการถูกบดขยี้ของเนื้อเยื่ออ่อน
หลังผ่าตัด:
แผลเล็กเพียง 6 แผล รักษาเสร็จภายใน 1 ปี
รูปที่ 3 และ 4:
ภาพการฟื้นตัวด้วยรังสีและหลังผ่าตัด







บ่งชี้สำหรับ DTN
การศึกษานี้รวมถึงการแตกหักของ AO 43-A และ C1; C2 ก็ได้รับการพิจารณาเช่นกัน DTN มีความยาว 7 มม. และ 8 มม. ซึ่งกำหนดตำแหน่งของสกรูประสานที่ใกล้เคียง รอยแตกที่อยู่เหนือพื้นผิวข้อ 2-9 ซม. เหมาะอย่างยิ่งสำหรับการตรึง DTN ข้อบ่งชี้อาจขยายไปถึงการแตกหักของ AO 42 ได้
ใช้ได้กับ AO 43-A, C1 โปรดพิจารณาขยายเป็น C2 และ 42
ผลลัพธ์ที่ดีที่สุดสำหรับการแตกหักในระยะ 2–9 ซม. จากพื้นผิวข้อต่อ
ความเสถียรทางชีวกลศาสตร์
ตะปูถอยหลังมีความแข็งตามแนวแกนและการหมุนที่เหนือกว่าเมื่อเปรียบเทียบกับแผ่นล็อคตรงกลางและตะปูแบบแอนทีเกรด กรีนฟิลด์ และคณะ ทำการทดสอบทางชีวกลศาสตร์แสดงให้เห็นว่าการใช้สกรูส่วนปลายสองตัวใน DTN ทำให้เกิดความแข็งของแรงอัดได้ 60–70% และความแข็งของแรงบิด 90% เมื่อเทียบกับสกรูสามตัว DTN ลดการเคลื่อนตัวของชิ้นส่วนแตกหักภายใต้ภาระ ใน 3 กรณีที่ไม่หายภายใน 3 เดือน ปัจจัยต่างๆ ได้แก่ ความเสียหายของเนื้อเยื่ออ่อน การขยายตัวของไขกระดูก ตำแหน่งที่แตกหัก และโรคกระดูกพรุน เนื่องจาก DTN มีเพียงสามขนาดเท่านั้น และการตรึงส่วนปลายนั้นจำกัดอยู่ที่สกรูสามตัว จึงอาจทำให้การทรงตัวในคลองกว้างหรือกระดูกพรุนไม่เพียงพอ ในกรณีนี้ควรใช้การแบกรับน้ำหนักตั้งแต่เนิ่นๆ ด้วยความระมัดระวัง
เหนือกว่าแผ่นล็อคและตะปู antegrade
วิธีการยึดที่แนะนำ: สกรูใกล้เคียง 2 ตัว + สกรูส่วนปลาย 3 ตัว
ข้อดีของดีทีเอ็น
เมื่อเปรียบเทียบกับแผ่นล็อค เล็บไขกระดูกจะสร้างความเสียหายให้กับเนื้อเยื่ออ่อนน้อยกว่า เหมาะอย่างยิ่งสำหรับผู้ป่วยสูงอายุและผู้ที่มีอาการบาดเจ็บของเนื้อเยื่ออ่อนอย่างรุนแรงจากการบาดเจ็บจากพลังงานสูง ในการศึกษานี้ DTN ถูกสอดเข้าไปในแผลเล็กๆ เพียง 6 แผล โดยไม่มีภาวะแทรกซ้อนของเนื้อเยื่ออ่อน ขั้นตอนนี้ไม่จำเป็นต้องงอเข่า ลดความเสี่ยงในการลดการสูญเสีย และเหมาะสำหรับผู้ป่วยที่มีการเคลื่อนไหวของข้อเข่าอย่างจำกัด (เช่น โรคข้อเข่าเสื่อม หรือหลัง TKA)
รุกรานน้อยที่สุด เหมาะสำหรับผู้สูงอายุและผู้ป่วยบาดเจ็บที่ใช้พลังงานสูง
ไม่จำเป็นต้องงอเข่า เหมาะสำหรับการเคลื่อนไหวข้อเข่าที่จำกัด
ความเสี่ยงและข้อควรระวังในการผ่าตัด
ความเสี่ยงรวมถึงการบาดเจ็บที่กล้ามเนื้อหน้าแข้งหลังและการแตกหักของกล้ามเนื้อตรงกลาง การแตกหักของกระดูก Malleolar ที่อยู่ตรงกลางอาจได้รับการรักษาด้วยการเดินสายไฟ การชุบ หรือการตรึงภายนอก
ต้องใช้ความระมัดระวังเพื่อหลีกเลี่ยงไม่ให้สกรูเจาะเข้าไปในรอยบากของเส้นใย อุปกรณ์กำหนดตำแหน่งอาจทำให้ DTN หมุนไปด้านหลังเนื่องจากน้ำหนักของมัน ปรับสกรูตัวที่สองให้ชี้ไปทางกระดูกน่อง (รูปที่ 4c)ภาวะแทรกซ้อนที่อาจเกิดขึ้น:
อาการบาดเจ็บที่กระดูกหน้าแข้งด้านหลัง, การแตกหักของกระดูก Malleolar ตรงกลาง
การจัดการ:
แถบดึง การชุบ หรืออุปกรณ์ยึดภายนอก
ทิศทางของสกรูและน้ำหนักของอุปกรณ์กำหนดตำแหน่งต้องได้รับการดูแลระหว่างการผ่าตัด
การเปรียบเทียบทางคลินิก
อัตราการไม่เรียงตัวและการวางแนวที่ไม่ตรงสำหรับเล็บ antegrade คือ 0–25% และ 8.3–50% ตามลำดับ สำหรับแผ่นล็อค 0–17% และ 0–17% ในการศึกษานี้ ทุกกรณีบรรลุข้อตกลงร่วมกัน และมีเพียง 20% เท่านั้นที่มีความผิดปกติ >5° ซึ่งเทียบได้กับวิธีดั้งเดิม อัตราการติดเชื้อ: การติดเชื้อผิวเผินคือ 0–8.3% สำหรับเล็บ antegrade และ 0–23% สำหรับแผ่นล็อค; การติดเชื้อลึกคือ 0–23% และ 0–8.3% ตามลำดับ การศึกษานี้รายงานว่าไม่มีภาวะแทรกซ้อนของเนื้อเยื่ออ่อน ซึ่งมีประสิทธิภาพเหนือกว่าทั้งสองทางเลือก คะแนนการทำงาน:
คะแนน AOFAS สำหรับเล็บ antegrade: 86–88 (ประเภท A), 73 (ประเภท C); แผ่นล็อค: 84–88 (แบบ A)
การศึกษานี้: ค่าเฉลี่ยของ AOFAS: 92.6
EQ-5D-5L: แผ่นล็อค: 0.62–0.76; การศึกษาครั้งนี้: 0.876
SAFE-Q (ผู้ป่วยที่เท้าและข้อเท้า): 67–75; การศึกษานี้: 83–91.7 (ตารางที่ 3)
อัตราสหภาพ อัตราความผิดปกติ และอัตราการติดเชื้อมีประสิทธิภาพเหนือกว่าวิธีการแบบเดิม
คะแนนการใช้งาน (AOFAS, EQ-5D-5L, SAFE-Q) แสดงผลลัพธ์ที่ยอดเยี่ยม

โดยสรุป DTN มีข้อได้เปรียบเหนือแผ่นล็อคและเล็บในไขกระดูกด้านหน้า และเป็นวิธีการแก้ปัญหาที่มีประสิทธิภาพสำหรับการรักษากระดูกหน้าแข้งส่วนปลายหัก
DTN มีลักษณะการบุกรุกน้อยที่สุด ความเสถียรสูง และการฟื้นตัวอย่างรวดเร็ว
มันเป็นทางเลือกที่มีคุณค่าแทนการรักษาแบบดั้งเดิมและคุ้มค่าที่จะส่งเสริม