I. Wprowadzenie
Dalsza kość ramienna składa się z kolumn przyśrodkowych i bocznych, które obejmują nadkłykcie i kłykcie.
II. Procedura chirurgiczna
Złamania dalszej części kości ramiennej są spowodowane bezpośrednim urazem (np. upadkiem) lub działaniem sił pośrednich (np. skręceniem lub naciągnięciem mięśnia).
III. Rehabilitacja pooperacyjna
Klasyfikacja AO dzieli złamania dalszej części kości ramiennej na trzy główne typy: A, B i C.
IV. Wyniki badań
Leczenie chirurgiczne opiera się na zasadach AO: redukcja anatomiczna, stabilne mocowanie i wczesna rehabilitacja.
V. Opis przypadku
Płytki blokujące zapewniają doskonałą stabilność biomechaniczną, szczególnie w kościach osteoporotycznych.
VI. Dyskusja
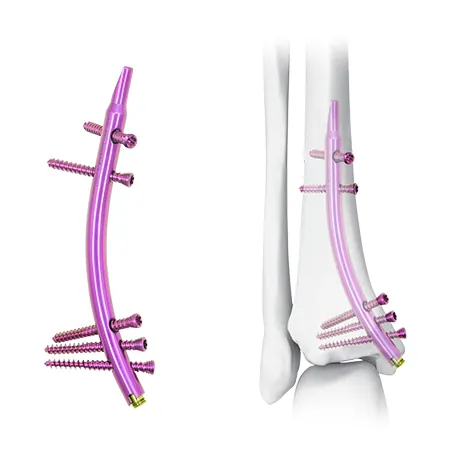
CZMEDITECH oferuje trzy modele płytek: zewnątrzstawową (01.1107), boczną (5100-17) i przyśrodkową (5100-18).
VII. Wniosek
Leczenie chirurgiczne opiera się na zasadach AO: redukcja anatomiczna, stabilne mocowanie i wczesna rehabilitacja.
Złamania dalszej części kości piszczelowej są częste, a tradycyjne metody leczenia mają ograniczenia
Złamania dalszej części kości piszczelowej są częstym rodzajem złamań kończyn dolnych. Tradycyjne metody leczenia, takie jak płytki blokujące i gwoździe śródszpikowe wcześniejsze, mają swoje wady. Blokowanie płytek może powodować zakażenia pooperacyjne lub martwicę tkanek miękkich, wydłużając okres rekonwalescencji; chociaż gwoździe wsteczne są minimalnie inwazyjne, mogą uszkodzić staw kolanowy, powodować ból i wiązać się z ryzykiem nieprawidłowego unieruchomienia lub nieprawidłowego ustawienia, co utrudnia powrót do zdrowia.
Płyty blokujące:
Znaczące uszkodzenie tkanek miękkich, wysoki wskaźnik infekcji, długi powrót do zdrowia
Paznokcie starsze:
Ryzyko kontuzji stawu kolanowego, niewystarczające mocowanie, skłonność do nieprawidłowego ustawienia
Nowe rozwiązanie: gwóźdź piszczelowy dystalny (DTN)
Nowatorska opcja leczenia — gwóźdź piszczelowy dystalny (DTN) — oferuje nową perspektywę leczenia złamań dalszej kości piszczelowej dzięki unikalnej konstrukcji wstecznej.
Konstrukcja wkładania wstecznego zapewnia nowe podejście

Ułożenie pacjenta i przygotowanie do redukcji
Pacjenta układa się w pozycji leżącej. Przemieszczone złamania należy nastawić ręcznie; jeśli to konieczne, przed wprowadzeniem DTN użyj szczypiec redukcyjnych. Jeśli towarzyszy temu złamanie kości strzałkowej, prawidłowe ustawienie kości strzałkowej może pomóc w redukcji kości piszczelowej. Złamania trzonu kości strzałkowej można ustabilizować za pomocą gwoździ śródszpikowych. W przypadku złamań w okolicy kostki anatomiczne nastawienie i unieruchomienie kości strzałkowej powinno poprzedzać nastawienie kości piszczelowej, aby uniknąć nieprawidłowego ustawienia. W przypadku złamań otwartych, przy istniejącym zespoleniu zewnętrznym, gwóźdź można wprowadzić, utrzymując stabilizator, w celu uzyskania redukcji.
Pozycja leżąca, w razie potrzeby użyj kleszczy redukcyjnych
Należy nadać priorytet leczeniu złamań kości strzałkowej, aby zapewnić dokładną redukcję kości piszczelowej
Na końcu kostki przyśrodkowej wykonuje się podłużne nacięcie o długości 2–3 cm, aby odsłonić więzadło naramienne powierzchowne. Kołek prowadzący wprowadza się na końcu kostki lub nieco przy jego środku (ryc. 2a), w odległości 4–5 mm od powierzchni stawowej. Widok z boku przedstawia wprowadzenie przez rowek międzykłykciowy (ryc. 2b), co pozwala uniknąć uszkodzenia mięśnia piszczelowego tylnego. Oddziel więzadło naramienne powierzchowne, następnie za pomocą rozwiertaka poszerz kanał szpikowy aż do okolicy przynasadowej (ryc. 2c). Aby wprowadzić gwóźdź, należy usunąć kość gąbczastą w pobliżu proksymalnej części kory przyśrodkowej (ryc. 2d). Wbić gwóźdź próbny, aby potwierdzić rozmiar DTN (ryc. 2e). Unikaj uderzania młotkiem lub nadmiernego skręcania, aby zapobiec jatrogennemu złamaniu kostki przyśrodkowej. Dopasuj głębokość gwoździa tak, aby śruby dystalne nie weszły w staw skokowy lub w miejsce złamania. Mocowanie uzyskuje się za pomocą śrub blokujących proksymalnie i dystalnie.
Nacięcie:
Cięcie wzdłużne na końcu kostki przyśrodkowej
Pozycjonowanie kołka prowadzącego:
4–5 mm od powierzchni złącza
Rozwiercanie i próbny gwóźdź:
Rozwiń aż do przynasady, potwierdź rozmiar paznokcia
Wkładanie paznokcia:
Unikaj uderzania młotkiem, dostosuj głębokość, aby chronić złącze
Fiksacja:
Śruby blokujące proksymalnie i dystalnie
Procedura wstawiania DTN





Po operacji dozwolona jest natychmiastowa ruchomość stawu skokowego i kontakt stopy z podłogą.
Brak obciążania przez 4–6 tygodni.
Postęp do pełnego obciążania między 8. a 12. tygodniem, przy jednoczesnym monitorowaniu tworzenia się kalusa i bólu.Aktywność stawu skokowego rozpoczyna się natychmiast po operacji
Unikaj obciążania przez 4–6 tygodni
Stopniowe przejście do pełnego obciążania po 8–12 tygodniach
Obserwacja 10 pacjentów
W badaniu wzięło udział 10 pacjentów (tabela 1). Do 3 miesięcy po operacji 7 przypadków zostało wygojonych; u wszystkich pacjentów wygojenie nastąpiło w ciągu 6 miesięcy. Wystąpił jeden przypadek deformacji szpotawej i wygiętej. Nie zaobserwowano utraty redukcji, infekcji, powikłań związanych z implantem ani urazów jatrogennych (tab. 2).
7 przypadków wygojonych w ciągu 3 miesięcy; wszystko zagoiło się po 6 miesiącach
2 łagodne deformacje (1 szpotawość, 1 recurvatum)
Żadnych infekcji, powikłań związanych z implantacją ani utraty redukcji


Pacjent, 69-letni mężczyzna
Rodzaj złamania:
Złamanie poprzeczne kości piszczelowej + złamanie kości strzałkowej
Powikłanie:
Zmiażdżenie tkanki miękkiej
Pooperacyjne:
Tylko 6 małych nacięć, całkowite wygojenie w ciągu 1 roku
Rysunki 3 i 4:
Obrazy radiograficzne i rekonwalescencja pooperacyjna







Wskazania do DTN
Badanie to obejmowało złamania AO 43-A i C1; Rozważano także C2. DTN są dostępne w długościach 7 mm i 8 mm, które określają rozmieszczenie proksymalnych śrub blokujących. Idealnymi kandydatami do zespolenia DTN są złamania zlokalizowane 2–9 cm nad powierzchnią stawową. Wskazania można potencjalnie rozszerzyć na złamania AO 42.
Dotyczy AO 43-A, C1, rozważ rozszerzenie na C2 i 42
Najlepsze wyniki w przypadku złamań w odległości 2–9 cm od powierzchni stawu
Stabilność biomechaniczna
Gwoździe wsteczne charakteryzują się lepszą sztywnością osiową i obrotową w porównaniu z płytkami blokującymi przyśrodkowymi i gwoździami przednimi. Greenfield i in. przeprowadzili badania biomechaniczne, które wykazały, że zastosowanie dwóch śrub dystalnych w DTN pozwoliło uzyskać 60–70% sztywności na ściskanie i 90% sztywności skrętnej w porównaniu z trzema śrubami. DTN zminimalizowało ruch fragmentów pęknięć pod obciążeniem. W 3 przypadkach, które nie zagoiły się w ciągu 3 miesięcy, czynniki obejmowały uszkodzenie tkanek miękkich, poszerzenie rdzenia kręgowego, lokalizację złamania i osteoporozę. Ponieważ DTN są dostępne tylko w trzech rozmiarach, a mocowanie dystalne ogranicza się do trzech śrub, mogą one zapewniać niewystarczającą stabilność w szerokich kanałach lub kości osteoporotycznej. W takich przypadkach należy zachować ostrożność podczas wczesnego obciążania organizmu.
Lepsze od płytek blokujących i gwoździ antegrade
Zalecana strategia mocowania: 2 śruby proksymalne + 3 śruby dystalne
Zalety DTN
W porównaniu do płytek blokujących, gwoździe śródszpikowe powodują mniejsze uszkodzenia tkanek miękkich, szczególnie odpowiednie dla pacjentów w podeszłym wieku oraz osób z poważnymi uszkodzeniami tkanek miękkich w wyniku urazów wysokoenergetycznych. W tym badaniu DTN wprowadzono jedynie przez sześć małych nacięć, bez powikłań związanych z tkankami miękkimi. Zabieg nie wymaga zginania stawu kolanowego, co zmniejsza ryzyko utraty redukcji i sprawia, że jest odpowiedni dla pacjentów z ograniczoną ruchomością stawu kolanowego (np. z zapaleniem stawu kolanowego lub po TKA).
Minimalnie inwazyjny, idealny dla pacjentów starszych i pacjentów po urazach wymagających dużej energii
Nie wymaga zginania kolana, nadaje się do ograniczonej ruchomości kolana
Ryzyko chirurgiczne i środki ostrożności
Ryzyko obejmuje uszkodzenie mięśnia piszczelowego tylnego i złamanie kostki przyśrodkowej. Złamania kostki przyśrodkowej można leczyć za pomocą opaski napinającej, platerowania lub stabilizacji zewnętrznej.
Należy zachować ostrożność, aby uniknąć przedostania się śruby do nacięcia strzałkowego. Urządzenie pozycjonujące może powodować obrót DTN do tyłu ze względu na jego ciężar; wyreguluj drugą śrubę tak, aby była skierowana w stronę kości strzałkowej (ryc. 4c).Potencjalne powikłania:
Uszkodzenie mięśnia piszczelowego tylnego, złamanie kostki przyśrodkowej
Kierownictwo:
Opaska napinająca, poszycie lub stabilizator zewnętrzny
Kierunek śruby i ciężar urządzenia pozycjonującego wymagają uwagi śródoperacyjnej
Porównanie kliniczne
Wskaźniki braku zrostu i nieprawidłowego ustawienia paznokci przednich wynoszą odpowiednio 0–25% i 8,3–50%; dla płytek blokujących 0–17% i 0–17%. W tym badaniu we wszystkich przypadkach uzyskano zrost, a tylko u 20% stwierdzono deformację > 5°, porównywalną z metodami tradycyjnymi. Wskaźniki infekcji: infekcja powierzchowna wynosi 0–8,3% w przypadku paznokci przednich i 0–23% w przypadku płytek blokowanych; głęboka infekcja wynosi odpowiednio 0–23% i 0–8,3%. W badaniu tym nie stwierdzono żadnych powikłań związanych z tkankami miękkimi, co przewyższa obie alternatywy. Wyniki funkcjonalne:
Wyniki AOFAS dla paznokci starszych: 86–88 (typ A), 73 (typ C); płytki blokujące: 84–88 (typ A)
To badanie: średnia AOFAS: 92,6
EQ-5D-5L: Płytki blokujące: 0,62–0,76; w tym badaniu: 0,876
SAFE-Q (pacjenci ze stopami i kostkami): 67–75; w tym badaniu: 83–91,7 (tab. 3)
Wskaźnik zrostu, wskaźnik deformacji i wskaźnik infekcji przewyższają tradycyjne metody
Wyniki funkcjonalne (AOFAS, EQ-5D-5L, SAFE-Q) wykazują doskonałe wyniki

Podsumowując, DTN ma przewagę nad płytkami blokującymi i gwoździami śródszpikowymi przednimi i stanowi skuteczne rozwiązanie w leczeniu złamań dalszej części kości piszczelowej.
DTN charakteryzuje się minimalną inwazyjnością, wysoką stabilnością i szybkim powrotem do zdrowia
Jest to cenna alternatywa dla tradycyjnych zabiegów i warta propagowania