I. Уводзіны
Дыстальны аддзел плечавы косткі складаецца з медыяльнага і латерального слупкоў, якія ўключаюць надмыщелков і мыщелков.
II. Хірургічная працэдура
Пераломы дыстальнага аддзела плечавы косткі выкліканы прамой траўмай (напрыклад, падзеннем) або непрамымі сіламі (напрыклад, скручваннем або нацягваннем цягліц).
III. Пасляаперацыйная рэабілітацыя
Класіфікацыя AO падзяляе пераломы дыстальнага аддзела плечавы косткі на тры асноўных тыпу: A, B і C.
IV. Вынікі даследавання
Хірургічнае лячэнне праводзіцца па прынцыпах АО: анатамічная рэпарацыя, стабільная фіксацыя, ранняя рэабілітацыя.
V. Справаздача аб выпадку
Фіксуючыя пласціны забяспечваюць выдатную біямеханічную стабільнасць, асабліва пры астэапарозе костак.
VI. Дыскусія
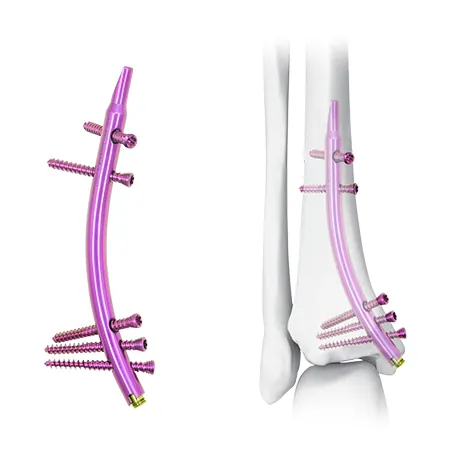
CZMEDITECH прапануе тры мадэлі: пазасустаўныя (01.1107), латэральныя (5100-17) і медыяльныя (5100-18) пласціны.
VII. Заключэнне
Хірургічнае лячэнне праводзіцца па прынцыпах АО: анатамічная рэпарацыя, стабільная фіксацыя, ранняя рэабілітацыя.
Пераломы дыстальнага аддзела галёнкі - частая з'ява, і традыцыйнае лячэнне мае абмежаванні
Пераломы дыстальнага аддзела галёнкі - распаўсюджаны тып пераломаў ніжніх канечнасцяў. Традыцыйныя метады лячэння, такія як фіксуючыя пласціны і антэградныя інтрамедуллярныя цвікі, маюць свае недахопы. Замыкальныя пласціны могуць выклікаць пасляаперацыйныя інфекцыі або некроз мяккіх тканін, падаўжаючы выздараўленне; хаця антэградныя пазногці малаінвазіўныя, яны могуць пашкодзіць каленны сустаў, выклікаць боль і несці рызыку неадэкватнай фіксацыі або няправільнага размяшчэння, што перашкаджае аднаўленню.
Стопорные пласціны:
Значныя пашкоджанні мяккіх тканін, высокі ўзровень інфікавання, доўгі выздараўленне
Антэградныя пазногці:
Рызыка пашкоджання каленнага сустава, неадэкватная фіксацыя, схільнасць да няправільнага размяшчэння
Новае рашэнне: дыстальны пазногаць большеберцовой косткі (DTN)
Новы варыянт лячэння - дыстальны пазногаць большеберцовой косткі (DTN) - прапануе новую перспектыву для лячэння пераломаў дыстальнага аддзела галёнкі з яго унікальным рэтраградным дызайнам.
Дызайн рэтраграднай устаўкі забяспечвае новы падыход

Падрыхтоўка да становішча пацыента і рэпарацыі
Пацыента ўкладваюць у становішча лежачы. Пераломы са зрушэннем павінны ўпраўляцца ўручную; пры неабходнасці выкарыстоўвайце рэдукцыйныя шчыпцы, каб дапамагчы перад увядзеннем DTN. Калі ёсць спадарожны пералом малоберцовой косткі, правільнае выраўноўванне малоберцовой косткі можа дапамагчы рэдукцыі большеберцовой косткі. Пераломы дыяфіза малоберцовой косткі можна стабілізаваць з дапамогай интрамедуллярных цвікоў. Пры пераломах вакол шчыкалаткі анатамічная рэпазіцыя і фіксацыя малоберцовой косткі павінны папярэднічаць рэпазіцыі большеберцовой косткі, каб пазбегнуць няправільнага размяшчэння. Пры адкрытых пераломах з наяўнай вонкавай фіксацыяй цвік можна ўставіць, захоўваючы фіксатар, каб дасягнуць рэпазіцыі.
Становішча лежачы, пры неабходнасці выкарыстоўвайце рэдукцыйныя шчыпцы
Прыярытызацыі лячэння пералому малоберцовой косткі, каб забяспечыць дакладнае рэпазіцыі галёнкі
На кончыку медыяльнай лодыжкі робіцца падоўжны разрэз даўжынёй 2-3 см для агалення павярхоўнай дэльтападобнай звязкі. Накіроўвалы штыфт ўстаўляюць на кончыку лодыжкі або некалькі медыяльней яе (мал. 2а), на адлегласці 4-5 мм ад сустаўнай паверхні. Бакавы выгляд паказвае ўвядзенне праз межмыщелковую баразёнку (мал. 2b), пазбягаючы пашкоджання задняй большеберцовой мышцы. Аддзяліце павярхоўную дэльтападобнай звязак, затым з дапамогай рымера пашырыце медуллярной канал да метафизарной вобласці (мал. 2в). Выдаліце губчатую косць каля праксімальнай медыяльнай кары галаўнога мозгу, каб уставіць цвік (мал. 2d). Устаўце пробны цвік, каб пацвердзіць памер DTN (мал. 2e). Пазбягайце ўдараў малатком або празмернага скручвання, каб прадухіліць ятрогенный пералом медыяльнай лодыжкі. Адрэгулюйце глыбіню цвіка, каб дыстальныя шрубы не ўвайшлі ў галёнкаступнёвы сустаў або месца пералому. Фіксацыя ажыццяўляецца праксімальна і дыстальна фіксацыйнымі шрубамі.
Разрэз:
Падоўжны разрэз на кончыку медыяльнай лодыжкі
Размяшчэнне накіроўвалага штыфта:
4-5 мм ад паверхні сустава
Рассверліванне і пробны цвік:
Рассверлить да метафиза, пацвердзіць памер пазногця
Ўстаўка пазногцяў:
Пазбягайце ўдараў малатком, адрэгулюйце глыбіню, каб абараніць злучэнне
Фіксацыя:
Замыкальныя шрубы праксімальна і дыстальна
Працэдура ўстаўкі DTN





Неадкладная рухомасць галёнкаступнёвага сустава і кантакт ступні з падлогай дазволены ў пасляаперацыйны перыяд
Ненашэнне цяжару на працягу 4-6 тыдняў
Пераход да поўнай нагрузкі паміж тыднямі 8-12, адначасова назіраючы за фарміраваннем мазалі і болемДзейнасць галёнкаступнёвага сустава пачынаецца адразу пасля аперацыі
Пазбягайце нагрузак на працягу 4-6 тыдняў
Паступовы пераход да поўнай нагрузкі на 8-12 тыдні
Далейшае назіранне 10 хворых
Даследаванне суправаджалася 10 пацыентамі (табл. 1). Праз 3 месяцы пасля аперацыі 7 выпадкаў вылечыліся; усе пацыенты дасягнулі выздараўлення на працягу 6 месяцаў. Па адным выпадку варуснай і рэкурватальнай дэфармацый. Страты рэдукцыі, інфекцыі, ускладненняў, звязаных з імплантацыяй, або ятрогенных пашкоджанняў не назіралася (табл. 2).
7 выпадкаў вылечаны за 3 месяцы; усе зажылі за 6 месяцаў
2 лёгкія дэфармацыі (1 varus, 1 recurvatum)
Ніякіх інфекцый, ускладненняў пры імплантацыі або памяншэння страт


69-гадовы пацыент
Тып пералому:
Папярочны пералом большеберцовой косткі + пералом малоберцовой косткі
ўскладненне:
Ушчамленне мяккіх тканін
Пасля аперацыі:
Толькі 6 невялікіх разрэзаў, поўнае гаенне на працягу 1 года
Малюнкі 3 і 4:
Рэнтгеналагічныя і пасляаперацыйныя здымкі аднаўлення







Паказанні да ДТН
Гэта даследаванне ўключала пераломы AO 43-A і C1; С2 таксама разглядаўся. DTN даступныя даўжынёй 7 мм і 8 мм, якія вызначаюць размяшчэнне праксімальных фіксуючых шруб. Пераломы, размешчаныя на 2-9 см вышэй сустаўнай паверхні, з'яўляюцца ідэальнымі кандыдатамі для фіксацыі ДТН. Паказанні патэнцыйна могуць распаўсюджвацца на пераломы АТ 42.
Дастасавальна да AO 43-A, C1, разгледзім магчымасць пашырэння да C2 і 42
Найлепшыя вынікі пры пераломах на адлегласці 2-9 см ад паверхні сустава
Біямеханічная стабільнасць
Рэтраградныя цвікі маюць выдатную восевую і круцільную калянасць у параўнанні з медыяльнымі фіксуючымі пласцінамі і антэграднымі цвікамі. Грынфілд і інш. правялі біямеханічныя выпрабаванні, якія паказалі, што выкарыстанне двух дыстальных шруб у DTN дасягае 60–70% калянасці на сціск і 90% калянасці на скручванне ў параўнанні з трыма шрубамі. DTN звёў да мінімуму рух фрагмента пералому пад нагрузкай. У 3 выпадках, якія не зажылі на працягу 3 месяцаў, фактары ўключалі пашкоджанне мяккіх тканін, пашырэнне медуллярной абалонкі, размяшчэнне пералому і астэапароз. Паколькі DTN бываюць толькі трох памераў, а дыстальная фіксацыя абмежаваная трыма шрубамі, яны могуць забяспечыць недастатковую стабільнасць у шырокіх каналах або астэапарознай косці. У такіх выпадках варта асцярожна падыходзіць да ранняга набору цяжару.
Пераўзыходзіць замкавыя пласціны і антэградныя цвікі
Рэкамендуемая стратэгія фіксацыі: 2 праксімальных + 3 дыстальных шрубы
Перавагі ДТН
У параўнанні з фіксуючымі пласцінамі, інтрамедулярныя цвікі выклікаюць меншае пашкоджанне мяккіх тканін, што асабліва падыходзіць для пажылых пацыентаў і тых, хто мае сур'ёзныя пашкоджанні мяккіх тканін у выніку высокай энергіі. У гэтым даследаванні DTN былі ўведзены толькі праз шэсць невялікіх разрэзаў без ускладненняў з боку мяккіх тканін. Працэдура не патрабуе згінання каленнага сустава, што зніжае рызыку страты рэдукцыі і робіць яе прыдатнай для пацыентаў з абмежаванымі рухамі каленнага сустава (напрыклад, пры артрыце каленнага сустава або пасля ТКА).
Малаінвазіўны, ідэальна падыходзіць для пажылых людзей і пацыентаў з траўмамі высокай энергіі
Не патрабуецца згінанне каленнага сустава, падыходзіць для абмежаванай рухомасці каленнага сустава
Хірургічныя рызыкі і меры засцярогі
Рызыкі ўключаюць траўму задняй большеберцовой мышцы і медыяльны пералом лодыжкі. Медыяльныя пераломы лодыжкі можна лячыць з дапамогай нацяжной стужкі, пласціны або знешняй фіксацыі.
Неабходна выконваць асцярожнасць, каб пазбегнуць пранікнення шрубы ў малоберцовую выемку. Прылада пазіцыянавання можа выклікаць кзаді паварот DTN з-за сваёй вагі; адрэгулюйце другі шруба так, каб ён быў накіраваны ў бок малоберцовой косткі (мал. 4c).Патэнцыйныя ўскладненні:
Траўма задняй большеберцовой косткі, пералом медыяльнай лодыжкі
Кіраванне:
Нацяжная стужка, пакрыццё або знешні фіксатар
Напрамак шрубы і вага прылады для пазіцыянавання патрабуюць увагі падчас аперацыі
Клінічнае параўнанне
Паказчыкі незрастання і няправільнага размяшчэння антэградных пазногцяў складаюць 0–25% і 8,3–50% адпаведна; для замкавых пласцін 0–17% і 0–17%. У гэтым даследаванні ва ўсіх выпадках дасягнута зрашчэнне, і толькі ў 20% была дэфармацыя >5°, што параўнальна з традыцыйнымі метадамі. Паказчыкі заражэння: павярхоўная інфекцыя складае 0–8,3% для антэградных пазногцяў і 0–23% для фіксуючых пласцін; глыбокая інфекцыя складае адпаведна 0-23% і 0-8,3%. У гэтым даследаванні не было выяўлена ніякіх ускладненняў мяккіх тканін, што пераўзыходзіла абедзве альтэрнатывы. Функцыянальныя балы:
Ацэнкі AOFAS для антэградных пазногцяў: 86–88 (тып A), 73 (тып C); стопорные пласціны: 84–88 (тып A)
Гэта даследаванне: сярэдні бал AOFAS: 92,6
EQ-5D-5L: фіксуючыя пласціны: 0,62–0,76; гэта даследаванне: 0,876
SAFE-Q (пацыенты са ступнямі і галёнкаступнёвым суставам): 67–75; гэта даследаванне: 83–91,7 (табліца 3)
Каэфіцыент аб'яднання, узровень дэфармацыі і ўзровень заражэння пераўзыходзяць традыцыйныя метады
Функцыянальныя балы (AOFAS, EQ-5D-5L, SAFE-Q) паказваюць выдатныя вынікі

Такім чынам, DTN прапануе перавагі перад фіксуючымі пласцінамі і антэграднымі інтрамедулярнымі цвікамі і ўяўляе сабой эфектыўнае рашэнне для лячэння пераломаў дыстальнага аддзела галёнкі.
DTN адрозніваецца мінімальнай інвазівностью, высокай стабільнасцю і хуткім аднаўленнем
Гэта каштоўная альтэрнатыва традыцыйным метадам лячэння, і яе варта прасоўваць