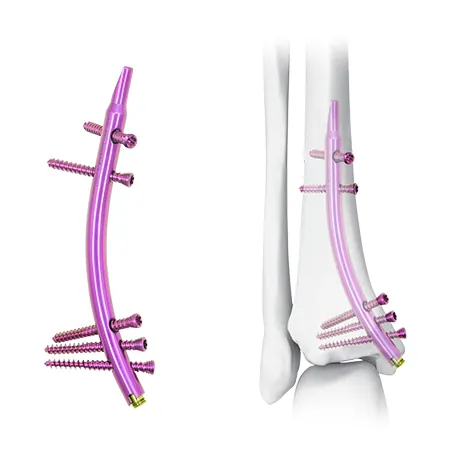
II. ຂັ້ນຕອນການຜ່າຕັດ
Distal humerus fractures ແມ່ນເກີດມາຈາກການບາດເຈັບໂດຍກົງ (ຕົວຢ່າງ, ຕົກ) ຫຼືກໍາລັງທາງອ້ອມ (ຕົວຢ່າງ, ການບິດຫຼືດຶງກ້າມຊີ້ນ).
III. ການຟື້ນຟູຫຼັງຈາກນັ້ນ
ການຈັດປະເພດ AO ແບ່ງການກະດູກຫັກຂອງ humerus distal ເປັນສາມປະເພດຕົ້ນຕໍ: A , B , ແລະ C .
IV. ຜົນການສຶກສາ
ການປິ່ນປົວການຜ່າຕັດປະຕິບັດຕາມຫຼັກການຂອງ AO: ການຫຼຸດຜ່ອນທາງກາຍະສາດ, ການສ້ອມແຊມທີ່ຫມັ້ນຄົງ, ແລະການຟື້ນຟູເບື້ອງຕົ້ນ.
V. ບົດລາຍງານກໍລະນີ
ແຜ່ນ locking ສະຫນອງຄວາມຫມັ້ນຄົງ biomechanical ດີກວ່າ, ໂດຍສະເພາະໃນກະດູກ osteoporotic.
VI. ສົນທະນາ
CZMEDITECH ສະເຫນີສາມແບບ: extraarticular (01.1107), lateral (5100-17), ແລະ medial (5100-18).
VII. ສະຫຼຸບ
ການປິ່ນປົວການຜ່າຕັດປະຕິບັດຕາມຫຼັກການຂອງ AO: ການຫຼຸດຜ່ອນທາງກາຍະສາດ, ການສ້ອມແຊມທີ່ຫມັ້ນຄົງ, ແລະການຟື້ນຟູເບື້ອງຕົ້ນ.
ກະດູກຫັກຂອງ tibial Distal ແມ່ນທົ່ວໄປ, ແລະການປິ່ນປົວແບບດັ້ງເດີມມີຂໍ້ຈໍາກັດ
ກະດູກຫັກຂອງ tibial Distal ແມ່ນປະເພດທົ່ວໄປຂອງການກະດູກຫັກຂອງແຂນຂາຕ່ໍາ. ການປິ່ນປົວແບບດັ້ງເດີມເຊັ່ນ: ແຜ່ນ locking ແລະ antegrade intramedullary nails ແຕ່ລະຄົນມີຈຸດອ່ອນຂອງເຂົາເຈົ້າ. ແຜ່ນ locking ອາດຈະເຮັດໃຫ້ເກີດການຕິດເຊື້ອ postoperative ຫຼື necrosis ເນື້ອເຍື່ອອ່ອນ, prolonging ການຟື້ນຕົວ; ເຖິງແມ່ນວ່າເລັບ antegrade ມີການຮຸກຮານຫນ້ອຍ, ພວກມັນອາດຈະທໍາລາຍຂໍ້ຕໍ່ຂອງຫົວເຂົ່າ, ເຮັດໃຫ້ເກີດຄວາມເຈັບປວດ, ແລະມີຄວາມສ່ຽງຕໍ່ການສ້ອມແຊມທີ່ບໍ່ພຽງພໍຫຼືຄວາມຜິດປົກກະຕິ, ຂັດຂວາງການຟື້ນຕົວ.
ແຜ່ນລັອກ:
ຄວາມເສຍຫາຍຂອງເນື້ອເຍື່ອອ່ອນທີ່ສໍາຄັນ, ອັດຕາການຕິດເຊື້ອສູງ, ການຟື້ນຟູຍາວ
ເລັບຊັ້ນສູງ:
ຄວາມສ່ຽງຕໍ່ການບາດເຈັບຂອງຫົວເຂົ່າ, ການສ້ອມແຊມບໍ່ພຽງພໍ, ມີຄວາມສ່ຽງຕໍ່ການຜິດປົກກະຕິ
ການແກ້ໄຂໃຫມ່: Distal Tibial Nail (DTN)
ທາງເລືອກການປິ່ນປົວແບບໃຫມ່ - Distal Tibial Nail (DTN) - ສະເຫນີທັດສະນະໃຫມ່ສໍາລັບການຄຸ້ມຄອງກະດູກຫັກຂອງ tibial ປາຍດ້ວຍການອອກແບບ retrograde ເປັນເອກະລັກຂອງມັນ.
ການອອກແບບການແຊກ Retrograde ສະຫນອງວິທີການໃຫມ່

ການຈັດຕໍາແຫນ່ງຄົນເຈັບແລະການກະກຽມການຫຼຸດຜ່ອນ
ຄົນເຈັບຖືກວາງຢູ່ໃນທ່າຂາ. ກະດູກຫັກທີ່ຖືກຍົກຍ້າຍຄວນຈະຖືກຫຼຸດລົງດ້ວຍຕົນເອງ; ຖ້າຈໍາເປັນ, ໃຫ້ໃຊ້ເຄື່ອງບັງຄັບການຫຼຸດຜ່ອນເພື່ອຊ່ວຍກ່ອນທີ່ຈະໃສ່ DTN. ຖ້າມີການກະດູກຫັກຂອງ fibular ມາພ້ອມກັບ, ການສອດຄ່ອງ fibular ທີ່ເຫມາະສົມສາມາດຊ່ວຍຫຼຸດຜ່ອນ tibial. Fibular shaft fractures ອາດຈະສະຖຽນລະພາບດ້ວຍເລັບ intramedullary. ສໍາລັບການກະດູກຫັກຮອບຂໍ້ຕີນ, ການຫຼຸດຜ່ອນທາງກາຍະສາດແລະການສ້ອມແຊມ fibula ຄວນນໍາຫນ້າການຫຼຸດຜ່ອນ tibial ເພື່ອຫຼີກເວັ້ນການ malalignment. ໃນກະດູກຫັກເປີດທີ່ມີການສ້ອມແຊມພາຍນອກທີ່ມີຢູ່ແລ້ວ, ເລັບສາມາດໃສ່ໄດ້ໃນຂະນະທີ່ຮັກສາ fixator ເພື່ອບັນລຸການຫຼຸດຜ່ອນ.
ທ່າຂາບ, ໃຊ້ forceps ຫຼຸດລົງຖ້າຈໍາເປັນ
ບູລິມະສິດການຄຸ້ມຄອງກະດູກຫັກຂອງ fibular ເພື່ອຮັບປະກັນການຫຼຸດຜ່ອນ tibial ທີ່ຖືກຕ້ອງ
ຜ່າຕັດຕາມລວງຍາວປະມານ 2–3 ຊມ ແມ່ນເຮັດຢູ່ປາຍຂອງ malleolus medial ເພື່ອເປີດເຜີຍເນື້ອເຍື່ອ deltoid ຜິວໜັງ. ເຂັມຊີ້ທິດຖືກສຽບຢູ່ ຫຼື ກາງເລັກນ້ອຍກັບປາຍຂອງ malleolus (ຮູບ 2a), 4–5 ມມຈາກດ້ານ articular. ທັດສະນະຂ້າງຄຽງສະແດງໃຫ້ເຫັນການແຊກຜ່ານຮ່ອງ intercondylar (ຮູບ 2b), ຫຼີກເວັ້ນຄວາມເສຍຫາຍຕໍ່ກ້າມຊີ້ນ tibialis posterior. ແຍກ ligament deltoid superficial, ຫຼັງຈາກນັ້ນໃຊ້ reamer ເພື່ອຂະຫຍາຍຮູ medullary ເຖິງພາກພື້ນ metaphyseal (ຮູບ 2c). ເອົາກະດູກອອກໃກ້ໆກັບ cortex medial proximal ເພື່ອໃສ່ເລັບ (ຮູບ 2d). ໃສ່ເລັບທົດລອງເພື່ອຢືນຢັນຂະຫນາດ DTN (ຮູບ 2e). ຫຼີກເວັ້ນການ hammering ຫຼືບິດຫຼາຍເກີນໄປເພື່ອປ້ອງກັນບໍ່ໃຫ້ iatrogenic medial malleolar fracture. ປັບຄວາມເລິກຂອງເລັບເພື່ອຮັບປະກັນວ່າ screws ປາຍບໍ່ເຂົ້າໄປໃນຂໍ້ຕີນຫຼືສະຖານທີ່ກະດູກຫັກ. Fixation ແມ່ນບັນລຸໄດ້ດ້ວຍ screws interlocking ໃກ້ແລະ distally.
ຜ່າຕັດ:
ຕັດຕາມລວງຍາວຢູ່ປາຍ malleolus medial
ການວາງຕຳແໜ່ງເຂັມຊີ້ທິດທາງ:
4-5 ມມຈາກຫນ້າດິນຮ່ວມກັນ
Reaming & ການທົດລອງເລັບ:
Ream ເຖິງ metaphysis, ຢືນຢັນຂະຫນາດເລັບ
ການໃສ່ເລັບ:
ຫຼີກເວັ້ນການ hammering, ປັບຄວາມເລິກເພື່ອປ້ອງກັນຮ່ວມກັນ
ການສ້ອມແຊມ:
ສະກູເຊື່ອມຕໍ່ກັນຢູ່ໄກ້ໆ ແລະ ຫ່າງໆ
ຂັ້ນຕອນການແຊກ DTN





ການເຄື່ອນທີ່ຂອງຂໍ້ຕີນທັນທີແລະການຕິດຕໍ່ຕີນກັບພື້ນແມ່ນອະນຸຍາດໃຫ້ຫຼັງຈາກການຜ່າຕັດ,
ການຮັບນ້ໍາຫນັກທີ່ບໍ່ມີນ້ໍາຫນັກສໍາລັບ 4-6 ອາທິດ
ຄວາມຄືບຫນ້າເຖິງການຮັບນ້ໍາຫນັກເຕັມລະຫວ່າງອາທິດ 8-12, ໃນຂະນະທີ່ຕິດຕາມການສ້າງ callus ແລະຄວາມເຈັບປວດ.ກິດຈະກໍາຮ່ວມກັນຂອງຂໍ້ຕີນເລີ່ມຕົ້ນທັນທີຫຼັງຈາກການຜ່າຕັດ
ຫຼີກລ້ຽງການຮັບນໍ້າໜັກເປັນເວລາ 4-6 ອາທິດ
ຄ່ອຍໆປ່ຽນໄປສູ່ການຮັບນໍ້າໜັກເຕັມທີ່ 8-12 ອາທິດ
ຕິດຕາມຄົນເຈັບ 10 ຄົນ
ການສຶກສາຕິດຕາມຄົນເຈັບ 10 ຄົນ (ຕາຕະລາງ 1). ພາຍຫຼັງ 3 ເດືອນ, 7 ກໍລະນີໄດ້ຫາຍດີ; ຄົນເຈັບທັງຫມົດບັນລຸການປິ່ນປົວພາຍໃນ 6 ເດືອນ. ກໍລະນີຫນຶ່ງຂອງຄວາມຜິດປົກກະຕິຂອງ varus ແລະ recurvatum ແຕ່ລະຄົນເກີດຂຶ້ນ. ບໍ່ມີການສູນເສຍການຫຼຸດຜ່ອນ, ການຕິດເຊື້ອ, ອາການແຊກຊ້ອນທີ່ກ່ຽວຂ້ອງກັບການປູກຝັງ, ຫຼືການບາດເຈັບ iatrogenic ໄດ້ຖືກສັງເກດເຫັນ (ຕາຕະລາງ 2).
7 ກໍລະນີປິ່ນປົວດີພາຍໃນ 3 ເດືອນ; ທັງຫມົດໄດ້ຮັບການປິ່ນປົວໂດຍ 6 ເດືອນ
2 ການຜິດປົກກະຕິເລັກນ້ອຍ (1 varus, 1 recurvatum)
ບໍ່ມີການຕິດເຊື້ອ, ອາການແຊກຊ້ອນຂອງການປູກຝັງ, ຫຼືການສູນເສຍການຫຼຸດຜ່ອນ


ຄົນເຈັບເພດຊາຍ ອາຍຸ 69 ປີ
ປະເພດກະດູກຫັກ:
Transverse tibial fracture + fibular fracture
ອາການແຊກຊ້ອນ:
ເນື້ອເຍື່ອອ່ອນໆຂັດການບາດເຈັບ
ຫລັງປິດ:
ຜ່າຕັດນ້ອຍພຽງ 6 ຮູ, ປິ່ນປົວໃຫ້ສຳເລັດພາຍໃນ 1 ປີ
ຮູບ 3 ແລະ 4:
ຮູບພາບການຟື້ນຕົວຫຼັງການຜ່າຕັດ ແລະຫຼັງຜ່າຕັດ







ຕົວຊີ້ວັດສໍາລັບ DTN
ການສຶກສານີ້ປະກອບມີກະດູກຫັກ AO 43-A ແລະ C1; C2 ຍັງຖືກພິຈາລະນາ. DTNs ແມ່ນມີຢູ່ໃນຄວາມຍາວ 7 ມມແລະ 8 ມມ, ເຊິ່ງກໍານົດການຈັດວາງຂອງສະກູ interlocking ໃກ້ຄຽງ. ຮອຍແຕກທີ່ຕັ້ງຢູ່ 2-9 ຊຕມຂ້າງເທິງດ້ານ articular ແມ່ນຜູ້ສະຫມັກທີ່ເຫມາະສົມສໍາລັບການ fixation DTN. ຕົວຊີ້ວັດສາມາດຂະຫຍາຍໄປສູ່ AO 42 ກະດູກຫັກ.
ໃຊ້ໄດ້ກັບ AO 43-A, C1, ພິຈາລະນາຂະຫຍາຍເປັນ C2 ແລະ 42
ຜົນໄດ້ຮັບທີ່ດີທີ່ສຸດສໍາລັບການກະດູກຫັກ 2-9 ຊຕມຈາກພື້ນຜິວຮ່ວມກັນ
ສະຖຽນລະພາບທາງດ້ານຊີວະກົນຈັກ
ເລັບ Retrograde ມີຄວາມແຂງໃນແກນ ແລະ rotational ດີກວ່າເມື່ອທຽບກັບແຜ່ນ locking medial ແລະ antegrade ເລັບ. Greenfield et al. ໄດ້ດໍາເນີນການທົດສອບທາງຊີວະກົນສະແດງໃຫ້ເຫັນວ່າການນໍາໃຊ້ສອງສະກູ distal ໃນ DTN ໄດ້ບັນລຸ 60-70% ຂອງຄວາມແຂງກະດ້າງແລະ 90% ຂອງຄວາມແຂງຂອງ torsional ເມື່ອທຽບກັບສາມ screws. DTN ຫຼຸດຜ່ອນການເຄື່ອນໄຫວຂອງຊິ້ນສ່ວນກະດູກຫັກພາຍໃຕ້ການໂຫຼດ. ໃນ 3 ກໍລະນີທີ່ບໍ່ປິ່ນປົວພາຍໃນ 3 ເດືອນ, ປັດໃຈລວມມີຄວາມເສຍຫາຍຂອງເນື້ອເຍື່ອອ່ອນ, ການຂະຫຍາຍ medullary, ສະຖານທີ່ກະດູກຫັກ, ແລະ osteoporosis. ເນື່ອງຈາກ DTNs ເຂົ້າມາພຽງແຕ່ສາມຂະຫນາດແລະການສ້ອມແຊມ distal ແມ່ນຈໍາກັດພຽງແຕ່ສາມ screws, ພວກມັນອາດຈະສະຫນອງຄວາມຫມັ້ນຄົງບໍ່ພຽງພໍໃນຮ່ອງກ້ວາງຫຼືກະດູກ osteoporotic. ໃນກໍລະນີດັ່ງກ່າວນີ້, ຄວນເອົາໃຈໃສ່ຢ່າງລະມັດລະວັງ.
ດີກວ່າການລັອກແຜ່ນແລະຕະປູ antegrade
ຍຸດທະສາດການແກ້ໄຂທີ່ແນະນໍາ: 2 proximal + 3 screws distal
ຂໍ້ດີຂອງ DTN
ເມື່ອປຽບທຽບກັບແຜ່ນ locking, ເລັບ intramedullary ເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຂອງເນື້ອເຍື່ອອ່ອນຫນ້ອຍ, ໂດຍສະເພາະເຫມາະສົມສໍາລັບຄົນເຈັບຜູ້ສູງອາຍຸແລະຜູ້ທີ່ມີການບາດເຈັບຂອງເນື້ອເຍື່ອອ່ອນທີ່ຮຸນແຮງຈາກການບາດເຈັບທີ່ມີພະລັງງານສູງ. ໃນການສຶກສານີ້, DTNs ໄດ້ຖືກໃສ່ຜ່ານພຽງແຕ່ຫົກ incisions ຂະຫນາດນ້ອຍ, ໂດຍບໍ່ມີອາການແຊກຊ້ອນຂອງເນື້ອເຍື່ອອ່ອນ. ຂັ້ນຕອນດັ່ງກ່າວບໍ່ຮຽກຮ້ອງໃຫ້ມີ flexion ເຂົ່າ, ຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການສູນເສຍການຫຼຸດຜ່ອນແລະເຮັດໃຫ້ມັນເຫມາະສົມສໍາລັບຄົນເຈັບທີ່ມີການເຄື່ອນໄຫວຂອງຫົວເຂົ່າທີ່ຈໍາກັດ (ຕົວຢ່າງ, ໂລກຂໍ້ອັກເສບຂອງຫົວເຂົ່າຫຼື post-TKA).
ບຸກລຸກໜ້ອຍທີ່ສຸດ, ເໝາະສຳລັບຜູ້ສູງອາຍຸ ແລະຄົນເຈັບທີ່ມີພະລັງແຮງສູງ
ບໍ່ຕ້ອງຢືດຫົວເຂົ່າ, ເໝາະສຳລັບການເຄື່ອນໄຫວຫົວເຂົ່າທີ່ຈຳກັດ
ຄວາມສ່ຽງດ້ານການຜ່າຕັດ ແລະຂໍ້ຄວນລະວັງ
ຄວາມສ່ຽງປະກອບມີການບາດເຈັບຕໍ່ກ້າມຊີ້ນ tibialis ຫລັງແລະການກະດູກຫັກຂອງ malleolar medial. ກະດູກຫັກຂອງ malleolar medial ອາດຈະຖືກປະຕິບັດດ້ວຍການສາຍສາຍຄວາມກົດດັນ, ແຜ່ນ, ຫຼືການແກ້ໄຂພາຍນອກ.
ຕ້ອງລະມັດລະວັງເພື່ອຫຼີກເວັ້ນການເຈາະຂອງ screw ເຂົ້າໄປໃນ notch fibular. ອຸປະກອນການຈັດຕໍາແຫນ່ງອາດຈະເຮັດໃຫ້ເກີດການຫມຸນຫລັງຂອງ DTN ເນື່ອງຈາກນ້ໍາຫນັກຂອງມັນ; ປັບສະກູທີສອງໃຫ້ຊີ້ໄປຫາ fibula (ຮູບ 4c).ອາການແຊກຊ້ອນທີ່ເປັນໄປໄດ້:
ການບາດເຈັບຂອງ tibialis ຫລັງ, ກະດູກຫັກ malleolar medial
ການຄຸ້ມຄອງ:
ແຖບຄວາມເຄັ່ງຕຶງ, ແຜ່ນ, ຫຼືຕົວແກ້ໄຂພາຍນອກ
ທິດທາງຂອງ screw ແລະນ້ໍາຫນັກອຸປະກອນຕໍາແຫນ່ງຮຽກຮ້ອງໃຫ້ມີຄວາມສົນໃຈ intraoperative
ການປຽບທຽບທາງຄລີນິກ
ອັດຕາ nonunion ແລະ malalignment ສໍາລັບເລັບ antegrade ແມ່ນ 0-25% ແລະ 8.3-50%, ຕາມລໍາດັບ; ສໍາລັບແຜ່ນ locking, 0-17% ແລະ 0-17%. ໃນການສຶກສານີ້, ກໍລະນີທັງຫມົດບັນລຸໄດ້ສະຫະພາບ, ແລະມີພຽງແຕ່ 20% ມີການຜິດປົກກະຕິ>5 °, ເມື່ອທຽບກັບວິທີການພື້ນເມືອງ. ອັດຕາການຕິດເຊື້ອ: ການຕິດເຊື້ອ superficial ແມ່ນ 0-8.3% ສໍາລັບເລັບ antegrade ແລະ 0-23% ສໍາລັບແຜ່ນ locking; ການຕິດເຊື້ອເລິກແມ່ນ 0-23% ແລະ 0-8.3% ຕາມລໍາດັບ. ການສຶກສານີ້ລາຍງານວ່າບໍ່ມີອາການແຊກຊ້ອນຂອງເນື້ອເຍື່ອອ່ອນ, ເຊິ່ງໄດ້ຜົນດີກວ່າທັງສອງທາງເລືອກ. ຄະແນນການເຮັດວຽກ:
ຄະແນນ AOFAS ສໍາລັບເລັບ antegrade: 86–88 (ປະເພດ A), 73 (ປະເພດ C); ແຜ່ນລັອກ: 84–88 (ປະເພດ A)
ການສຶກສານີ້: AOFAS ສະເລ່ຍ: 92.6
EQ-5D-5L: ແຜ່ນລັອກ: 0.62–0.76; ການສຶກສານີ້: 0.876
SAFE-Q (ຄົນເຈັບຕີນແລະຂໍ້ຕີນ): 67–75; ການສຶກສານີ້: 83–91.7 (ຕາຕະລາງ 3)
ອັດຕາສະຫະພັນ, ອັດຕາການຜິດປົກກະຕິ, ແລະອັດຕາການຕິດເຊື້ອແມ່ນດີກວ່າວິທີການພື້ນເມືອງ
ຄະແນນການທໍາງານ (AOFAS, EQ-5D-5L, SAFE-Q) ສະແດງໃຫ້ເຫັນຜົນໄດ້ຮັບທີ່ດີເລີດ

ສະຫຼຸບແລ້ວ, DTN ສະເຫນີຂໍ້ໄດ້ປຽບຫຼາຍກວ່າແຜ່ນ locking ແລະ antegrade intramedullary nails ແລະເປັນຕົວແທນຂອງການແກ້ໄຂປະສິດທິພາບສໍາລັບການປິ່ນປົວກະດູກຫັກຂອງ tibial distal.
DTN ມີລັກສະນະບຸກລຸກໜ້ອຍທີ່ສຸດ, ຄວາມໝັ້ນຄົງສູງ, ແລະການຟື້ນຕົວໄວ
ມັນເປັນທາງເລືອກທີ່ມີຄຸນຄ່າໃນການປິ່ນປົວແບບດັ້ງເດີມແລະມີມູນຄ່າການສົ່ງເສີມ