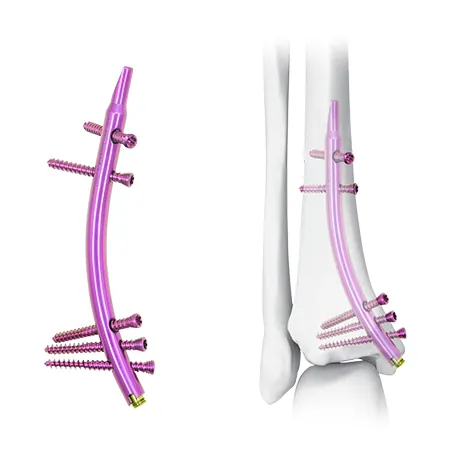
I. Introduzione
L'omero distale è costituito dalle colonne mediale e laterale, che comprendono gli epicondili e i condili.
II. Procedura chirurgica
Le fratture dell'omero distale sono causate da traumi diretti (p. es., cadute) o da forze indirette (p. es., torsioni o trazioni muscolari).
III. Riabilitazione postoperatoria
La classificazione AO divide le fratture distali dell'omero in tre tipi principali: A, B e C.
IV. Risultati dello studio
Il trattamento chirurgico segue i principi AO: riduzione anatomica, fissazione stabile e riabilitazione precoce.
V. Rapporto sul caso
Le piastre di bloccaggio offrono una stabilità biomeccanica superiore, in particolare nell'osso osteoporotico.
VI. Discussione
CZMEDITECH offre tre modelli: placche extraarticolari (01.1107), laterali (5100-17) e mediali (5100-18).
VII. Conclusione
Il trattamento chirurgico segue i principi AO: riduzione anatomica, fissazione stabile e riabilitazione precoce.
Le fratture tibiali distali sono comuni e i trattamenti tradizionali presentano limitazioni
Le fratture distali della tibia sono un tipo comune di frattura degli arti inferiori. I trattamenti tradizionali come le placche di bloccaggio e i chiodi intramidollari anterogradi presentano ciascuno i propri inconvenienti. Le placche di bloccaggio possono causare infezioni postoperatorie o necrosi dei tessuti molli, prolungando il recupero; sebbene i chiodi anterogradi siano minimamente invasivi, possono danneggiare l'articolazione del ginocchio, causare dolore e comportare rischi di fissazione inadeguata o disallineamento, ostacolando il recupero.
Piastre di bloccaggio:
Danno significativo ai tessuti molli, alto tasso di infezione, recupero lungo
Chiodi anterogradi:
Rischio di lesioni all'articolazione del ginocchio, fissazione inadeguata, soggetta a disallineamento
Nuova soluzione: chiodo tibiale distale (DTN)
Una nuova opzione di trattamento, il chiodo tibiale distale (DTN), offre una nuova prospettiva per la gestione delle fratture tibiali distali con il suo esclusivo design retrogrado.
Il design dell'inserimento retrogrado fornisce un nuovo approccio

Posizionamento del paziente e preparazione alla riduzione
Il paziente viene posto in posizione supina. Le fratture scomposte dovrebbero essere riducibili manualmente; se necessario, utilizzare una pinza di riduzione per assistere prima di inserire il DTN. Se è accompagnata da una frattura del perone, il corretto allineamento del perone può aiutare la riduzione della tibia. Le fratture della diafisi peroneale possono essere stabilizzate con chiodi intramidollari. Per le fratture attorno alla caviglia, la riduzione anatomica e la fissazione del perone dovrebbero precedere la riduzione della tibia per evitare un disallineamento. Nelle fratture aperte con fissazione esterna esistente, il chiodo può essere inserito mantenendo il fissatore per ottenere la riduzione.
Posizione supina, utilizzare una pinza di riduzione se necessario
Dare priorità alla gestione della frattura del perone per garantire un'accurata riduzione della tibia
Viene praticata un’incisione longitudinale di 2-3 cm sulla punta del malleolo mediale per esporre il legamento deltoideo superficiale. Un perno guida viene inserito in corrispondenza o leggermente medialmente alla punta del malleolo (Fig. 2a), a 4-5 mm dalla superficie articolare. La vista laterale mostra l'inserimento attraverso il solco intercondilare (Fig. 2b), evitando danni al muscolo tibiale posteriore. Separare il legamento deltoideo superficiale, quindi utilizzare una fresa per allargare il canale midollare fino alla regione metafisaria (Fig. 2c). Rimuovere l'osso spongioso vicino alla corteccia mediale prossimale per inserire il chiodo (Fig. 2d). Inserire un chiodo di prova per confermare la dimensione del DTN (Fig. 2e). Evitare martellamenti o torsioni eccessive per prevenire la frattura iatrogena del malleolo mediale. Regolare la profondità del chiodo per garantire che le viti distali non entrino nell'articolazione della caviglia o nel sito della frattura. Il fissaggio si ottiene con viti ad incastro prossimalmente e distalmente.
Incisione:
Taglio longitudinale sulla punta mediale del malleolo
Posizionamento del perno guida:
4–5 mm dalla superficie articolare
Alesatura e chiodo di prova:
Alesare fino alla metafisi, confermare la dimensione dell'unghia
Inserimento del chiodo:
Evitare di martellare, regolare la profondità per proteggere la giunzione
Fissazione:
Viti di bloccaggio prossimale e distale
Procedura di inserimento DTN





La mobilità immediata dell'articolazione della caviglia e il contatto piede-pavimento sono consentiti nel postoperatorio.
Nessun carico per 4-6 settimane.
Progredire al carico completo tra le settimane 8-12, monitorando la formazione del callo e il dolore.L’attività dell’articolazione della caviglia inizia immediatamente dopo l’intervento chirurgico
Evitare il carico per 4-6 settimane
Transizione graduale al carico completo a 8-12 settimane
Follow-up di 10 pazienti
Uno studio ha seguito 10 pazienti (Tabella 1). Entro 3 mesi dall'intervento, 7 casi erano guariti; tutti i pazienti hanno ottenuto la guarigione entro 6 mesi. Si è verificato un caso ciascuno di deformità in varo e recurvato. Non sono state osservate perdite di riduzione, infezioni, complicanze correlate all'impianto o lesioni iatrogene (Tabella 2).
7 casi sono guariti entro 3 mesi; tutti guariti entro 6 mesi
2 deformità lievi (1 varo, 1 recurvato)
Nessuna infezione, complicanze dell'impianto o perdita di riduzione


Paziente maschio di 69 anni
Tipo di frattura:
Frattura trasversale della tibia + frattura del perone
Complicazione:
Lesione da schiacciamento dei tessuti molli
Post operatorio:
Solo 6 piccole incisioni, guarigione completa entro 1 anno
Figure 3 e 4:
Immagini radiografiche e di recupero postoperatorio







Indicazioni per DTN
Questo studio ha incluso le fratture AO 43-A e C1; È stato considerato anche C2. I DTN sono disponibili nelle lunghezze 7 mm e 8 mm, che determinano il posizionamento delle viti di bloccaggio prossimali. Le fratture situate 2–9 cm sopra la superficie articolare sono candidati ideali per la fissazione del DTN. Le indicazioni possono potenzialmente essere estese alle fratture AO 42.
Applicabile a AO 43-A, C1, considerare l'espansione a C2 e 42
I migliori risultati per fratture a 2-9 cm dalla superficie articolare
Stabilità biomeccanica
I chiodi retrogradi hanno una rigidità assiale e rotazionale superiore rispetto alle placche di bloccaggio mediali e ai chiodi anterogradi. Greenfield et al. hanno condotto test biomeccanici dimostrando che l’utilizzo di due viti distali nel DTN ha raggiunto il 60-70% della rigidità compressiva e il 90% della rigidità torsionale rispetto a tre viti. DTN ha ridotto al minimo il movimento del frammento della frattura sotto carico. In 3 casi che non sono guariti entro 3 mesi, i fattori includevano danno ai tessuti molli, espansione midollare, sede della frattura e osteoporosi. Poiché i DTN sono disponibili in sole tre dimensioni e la fissazione distale è limitata a tre viti, potrebbero fornire una stabilità insufficiente nei canali ampi o nell’osso osteoporotico. In questi casi il carico precoce dovrebbe essere affrontato con cautela.
Superiore alle piastre di bloccaggio e ai chiodi anterogradi
Strategia di fissaggio consigliata: 2 viti prossimali + 3 viti distali
Vantaggi del DTN
Rispetto alle placche di bloccaggio, i chiodi intramidollari causano meno danni ai tessuti molli, particolarmente adatti ai pazienti anziani e a quelli con gravi lesioni dei tessuti molli dovute a traumi ad alta energia. In questo studio, i DTN sono stati inseriti attraverso solo sei piccole incisioni, senza complicazioni ai tessuti molli. La procedura non richiede la flessione del ginocchio, riducendo il rischio di perdita di riduzione e rendendola adatta a pazienti con movimento limitato del ginocchio (ad esempio, artrite del ginocchio o post-TKA).
Minimamente invasivo, ideale per pazienti anziani e con traumi ad alta energia
Non è necessaria alcuna flessione del ginocchio, adatto per mobilità limitata del ginocchio
Rischi e precauzioni chirurgiche
I rischi includono lesioni al muscolo tibiale posteriore e frattura del malleolo mediale. Le fratture del malleolo mediale possono essere trattate con fascetta di tensione, placcatura o fissazione esterna.
È necessario prestare attenzione per evitare la penetrazione della vite nell'incisura del perone. Il dispositivo di posizionamento può causare la rotazione posteriore del DTN a causa del suo peso; regolare la seconda vite in modo che punti verso il perone (Fig. 4c).Potenziali complicazioni:
Lesione del tibiale posteriore, frattura del malleolo mediale
Gestione:
Fascia di tensione, placcatura o fissatore esterno
La direzione della vite e il peso del dispositivo di posizionamento richiedono attenzione intraoperatoria
Confronto clinico
I tassi di pseudoartrosi e di disallineamento per i chiodi anterogradi sono rispettivamente dello 0–25% e dell'8,3–50%; per le piastre di bloccaggio, 0–17% e 0–17%. In questo studio, tutti i casi hanno raggiunto la consolidazione e solo il 20% ha avuto deformità > 5°, paragonabili ai metodi tradizionali. Tassi di infezione: l'infezione superficiale è dello 0–8,3% per i chiodi anterogradi e dello 0–23% per le placche bloccanti; l'infezione profonda è rispettivamente dello 0–23% e dello 0–8,3%. Questo studio non ha riportato complicazioni ai tessuti molli, superando entrambe le alternative. Punteggi funzionali:
Punteggi AOFAS per chiodi anterogradi: 86–88 (tipo A), 73 (tipo C); piastre di chiusura: 84–88 (tipo A)
Questo studio: Media AOFAS: 92,6
EQ-5D-5L: Piastre di bloccaggio: 0,62–0,76; questo studio: 0,876
SAFE-Q (pazienti con piede e caviglia): 67-75; questo studio: 83–91,7 (Tabella 3)
Il tasso di unione, il tasso di deformità e il tasso di infezione superano i metodi tradizionali
I punteggi funzionali (AOFAS, EQ-5D-5L, SAFE-Q) mostrano risultati eccellenti

In sintesi, DTN offre vantaggi rispetto alle placche di bloccaggio e ai chiodi intramidollari anterogradi e rappresenta una soluzione efficace per il trattamento delle fratture tibiali distali.
DTN è caratterizzato da invasività minima, elevata stabilità e recupero rapido
È una valida alternativa ai trattamenti tradizionali e vale la pena promuoverla