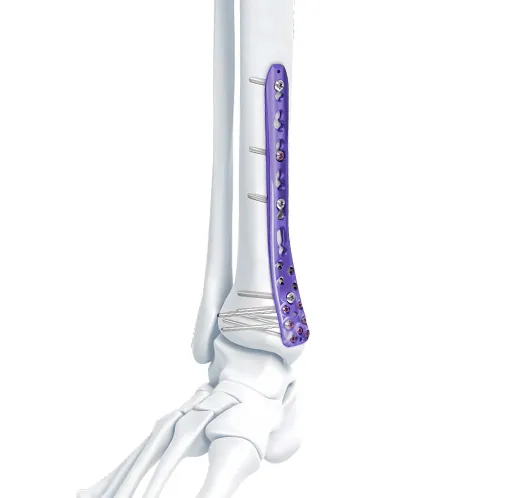
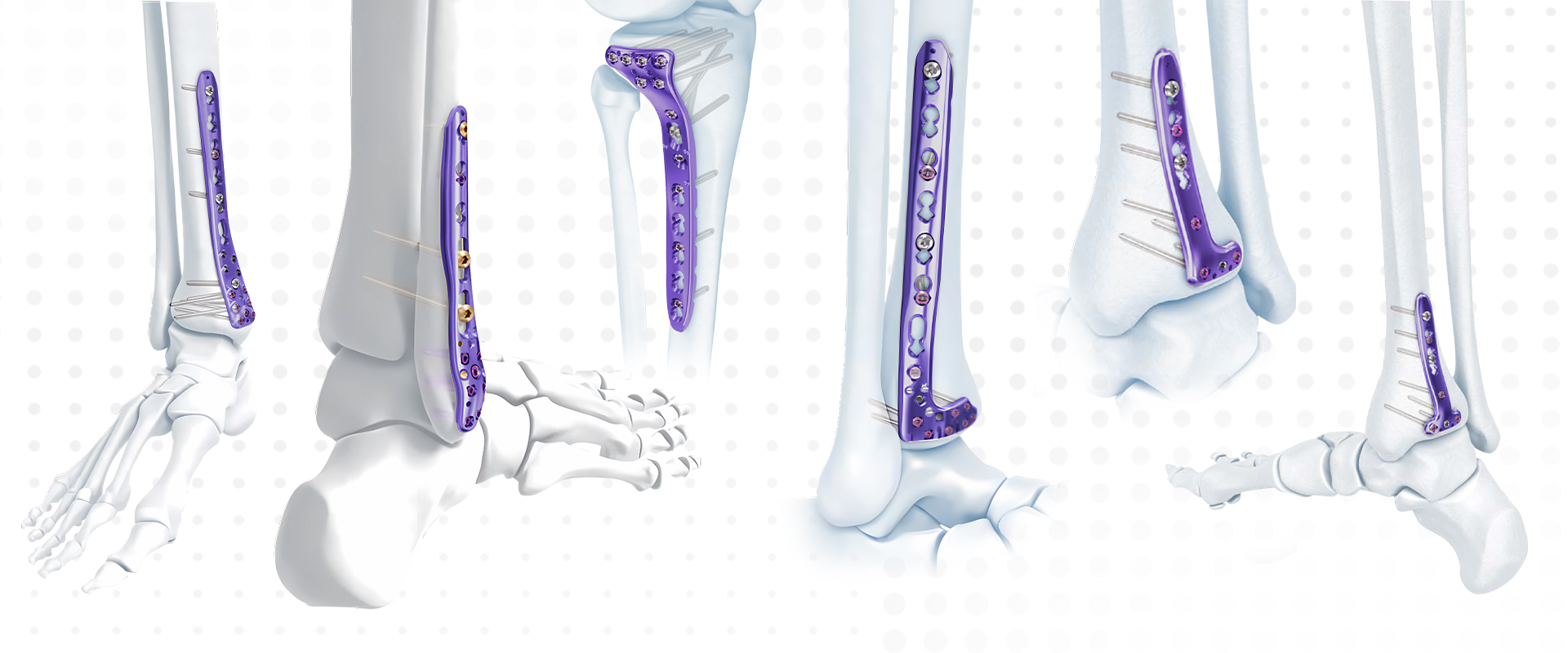
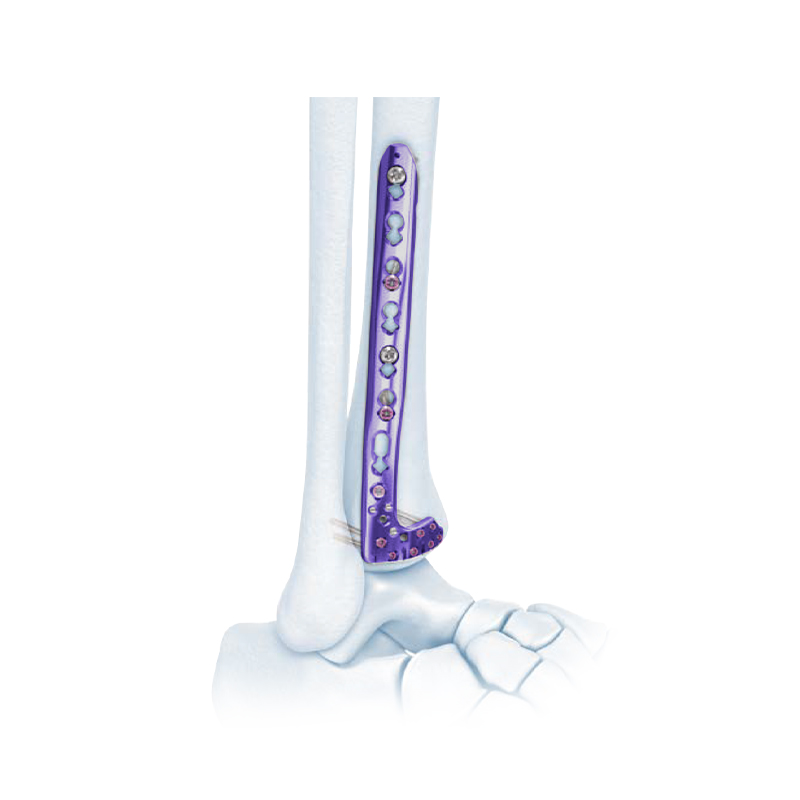
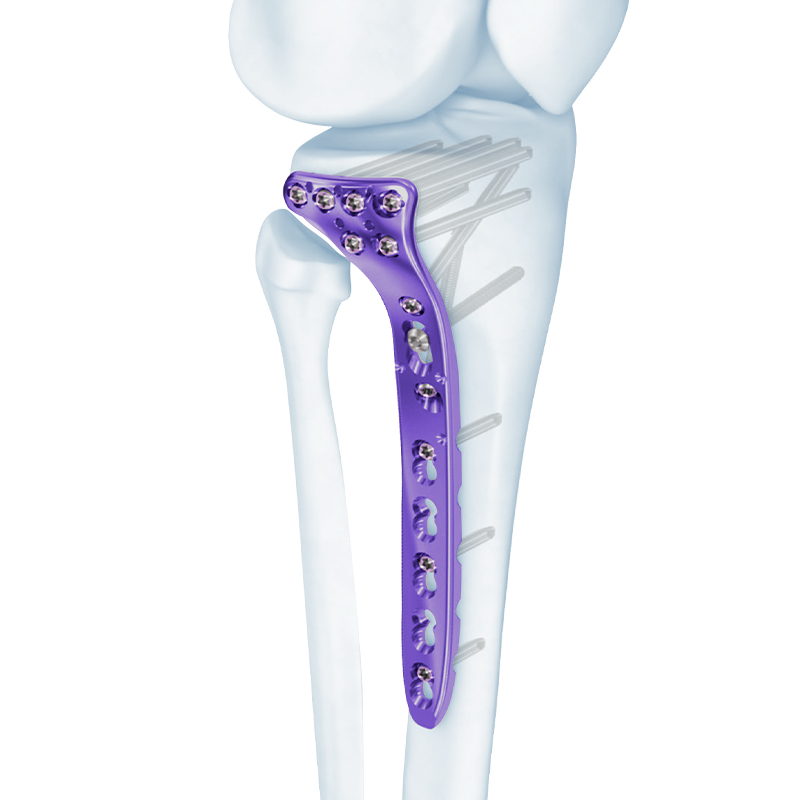
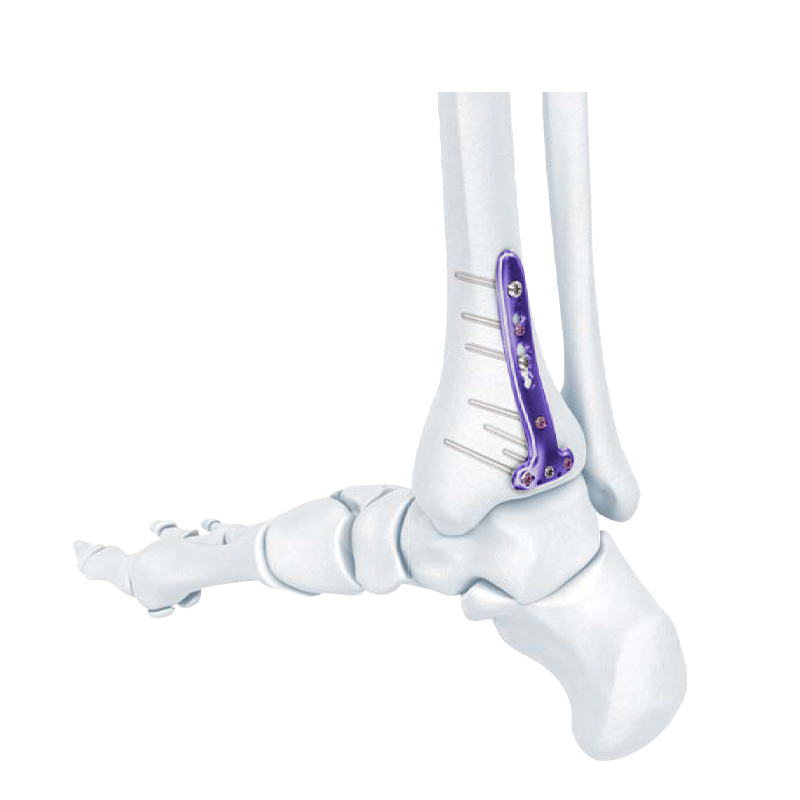
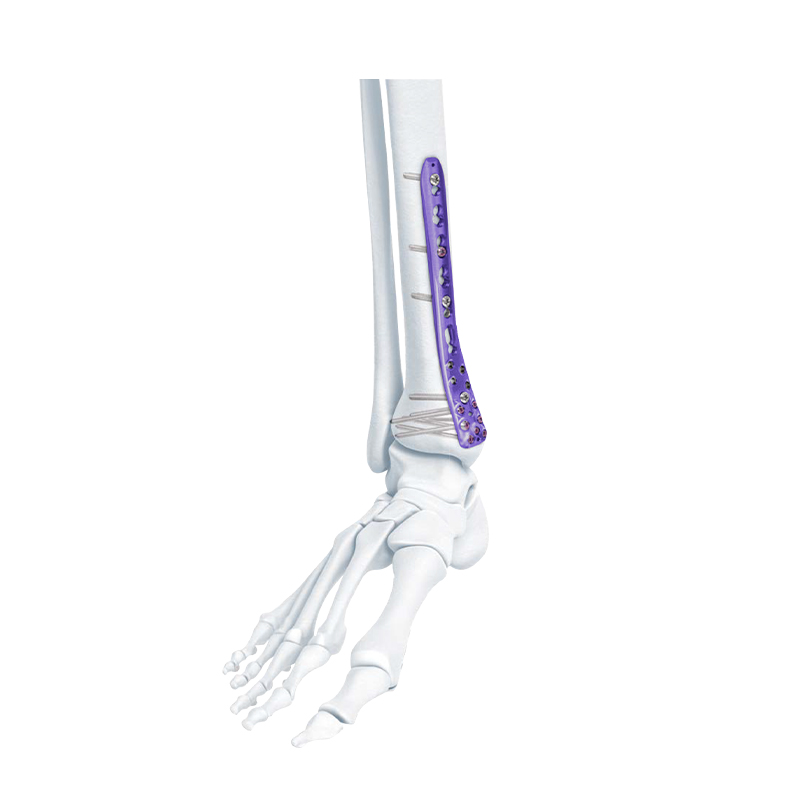
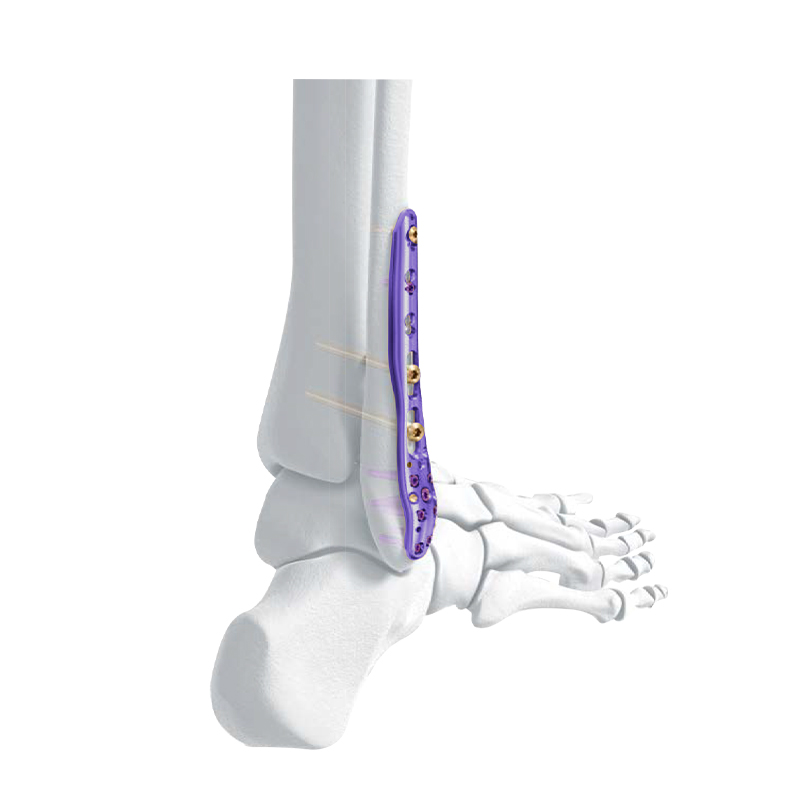
Σειρά πλάκας κλειδώματος - Πλάκα οστού κλειδώματος άπω κνημιαίας συμπίεσης
Τα κατάγματα του άπω κνημιαίου πυλώνα είναι σπάνια και αντιπροσωπεύουν λιγότερο από το 10% των καταγμάτων γύρω από τον αστράγαλο. Οι μαλακοί ιστοί στην άπω κνήμη έχουν κακή ανοχή στην ανεπαρκή κάλυψη των μαλακών ιστών, γεγονός που αυξάνει τη δυσκολία της θεραπείας του κατάγματος. Τα κατάγματα του πυλώνα είναι γνωστά για θρυμματισμό, μετατόπιση της αρθρικής επιφάνειας και τραυματισμούς μαλακών ιστών. Λόγω των αλλαγών στην ομοιομορφία της άρθρωσης και στην ευθυγράμμιση των άκρων, τα περισσότερα κατάγματα απαιτούν χειρουργική στερέωση. Η οριστική χειρουργική θεραπεία θα πρέπει να προσαρμόζεται σε συγκεκριμένους τύπους καταγμάτων, τραυματισμούς μαλακών ιστών και ασθενείς. Η κατάλληλη χρονική στιγμή της χειρουργικής θεραπείας είναι το κλειδί της επιτυχίας.
Ανατομικά Χαρακτηριστικά
Τα κατάγματα του πυλώνα περιλαμβάνουν θραύσματα μεταφυσίου, και μερικές φορές και θραύσματα διάφυσης. Υπάρχουν επίσης κατάθλιψη των αρθρώσεων και θρυμματισμένα κατάγματα. Υπάρχουν πάντα τρία βασικά οστικά θραύσματα: το προσθιοπλάγιο θραύσμα, το έσω σφυροειδές θραύσμα και το οπίσθιο πλάγιο θραύσμα.
Υπάρχουν τρεις τυπικές περιοχές κοπής της άρθρωσης: Η πλάγια κοπή εμφανίζεται μεταξύ του προσθιοπλάγιου και του οπισθοπλάγιου θραύσματος, συνήθως κοντά στην περόνη. Η κεντρική κοπή μπορεί να παρουσιαστεί ως ελεύθερα θραύσματα οστού ή συμπίεση του οπισθοπλάγιου θραύσματος. Η έσω κοπή περιλαμβάνει μέρος του έσω θραύσματος ή συμπίεση δίπλα στον έσω σφυρό.
Η κοπή συνήθως συμβαίνει εκεί όπου τέμνονται οι γραμμές θραύσης. Κάθε ένα από τα τρία κύρια θραύσματα κατάγματος μπορεί να θρυμματιστεί και να έχει πρόσθετες γραμμές κατάγματος. Είναι σημαντικό να προστατεύονται τα αιμοφόρα αγγεία του αστραγάλου. Ο χειρισμός των μαλακών ιστών πρέπει να γίνεται προσεκτικά και να ανασύρονται μόνο όταν είναι απαραίτητο για να αποφευχθούν προβλήματα επούλωσης πληγών. Η υπερβολική απογύμνωση των θραυσμάτων του κατάγματος θα πρέπει να αποφεύγεται για να αποφευχθεί η μη αγγειακή νέκρωση των θραυσμάτων.
Μηχανισμοί Τραυματισμού
Τραυματισμοί υψηλής ενέργειας: Πτώσεις από ύψος, σκι, τροχαία ατυχήματα κ.λπ. Τραυματισμοί χαμηλής ενέργειας: Σκοντάφτισμα σε επίπεδη επιφάνεια.
Κατεύθυνση βίας: Αξονική συμπίεση; Περιστροφική δύναμη διάτμησης; Διατμητική δύναμη Varus; Διατμητική δύναμη Valgus.
Βία δύναμης Varus: Πιο συχνή στους νέους, με πιο σοβαρά τραύματα και τραυματισμούς υψηλής ενέργειας. Η γραμμή του κατάγματος βρίσκεται στο οβελιαίο επίπεδο και η περόνη είναι συχνά άθικτη.
Βία με βία Valgus: Πιο συχνή στους ηλικιωμένους, με λιγότερο σοβαρό τραύμα και κακώσεις χαμηλής ενέργειας. Η γραμμή του κατάγματος βρίσκεται στο στεφανιαίο επίπεδο και συχνά σχετίζεται με κάταγμα της περόνης.
Απεικόνιση Εξετάσεις
Λήψη τυπικών ακτινογραφιών ρουτίνας προσθοπίσθιας, πλάγιας και εγκάρσιας όψης του αστραγάλου. Μια ακτινογραφία πλήρους μήκους της κνήμης μπορεί να δείξει την ευθυγράμμιση και την άρθρωση του γόνατος παραπάνω. Για ορισμένους ασθενείς με πιο πολύπλοκα κατάγματα, λαμβάνονται ακτινογραφίες του ετερόπλευρου άκρου για να αποτελέσουν σημείο αναφοράς για την αποκατάσταση του κατάγματος και να ανιχνεύσουν προϋπάρχουσες ανατομικές ή συγγενείς παραλλαγές.
Ο μηχανισμός της κάκωσης μπορεί να προβλεφθεί από τον τύπο του κατάγματος της περόνης στις ακτίνες Χ και ταξινομείται ως: Συμπιεστική βία (παραμόρφωση βαλγού), Βία εφελκυσμού (varus), Αξονική φόρτιση (άθικτη περόνη). Εάν η περόνη είναι άθικτη, είναι γενικά μια σοβαρή μερική ενδαρθρική κάκωση (Τύπου Β). Οι τραυματισμοί αξονικής φόρτισης δεν προκαλούν μεγάλη μετατόπιση αλλά έχουν ως αποτέλεσμα μεγάλη ποσότητα αξονικής φόρτισης στην άπω κνήμη, με πολλαπλά μικρά θραύσματα αρθρικής επιφάνειας και κακή πρόγνωση δευτερογενή από τη συμπίεση του αρθρικού χόνδρου. Η κατεύθυνση της μετατόπισης του θραύσματος του κατάγματος μπορεί να προβλεφθεί από την πλάγια ακτινογραφία που δείχνει τον τύπο της μετατόπισης του αστραγάλου (συνήθως πρόσθια μετατόπιση).
Οι δισδιάστατες και τρισδιάστατες ανακατασκευές CT είναι απαραίτητες. Μπορούν να παρέχουν πληροφορίες συμπεριλαμβανομένου του βαθμού θρυμματισμού του κατάγματος, της θέσης και του αριθμού των θραυσμάτων οστού και της κατεύθυνσης μετατόπισης.
Περιφερική πλάγια ινώδης πλάκα ασφάλισης
Πλάκα κλειδώματος VA Distal Medial Tibia
Ταξινόμηση
Κάταγμα AO/OTA - Ταξινόμηση Εξαρθρήματος
Τα εξωαρθρικά κατάγματα Τύπου Α συνήθως φαίνονται απλά αλλά μπορεί να σχετίζονται με σημαντικούς τραυματισμούς μαλακών ιστών. Τα τυπικά μερικώς ενδοαρθρικά κατάγματα Τύπου Β περιλαμβάνουν αρθρική κοπή και απαιτούν πλάκες στήριξης για τη μείωση των ενδοαρθρικών θραυσμάτων. Τα πλήρη ενδοαρθρικά κατάγματα Τύπου C υποδεικνύουν κακώσεις υψηλής ενέργειας που σχετίζονται με θρυμματισμό της κνημιαίας άρθρωσης, τραυματισμό της άπω κνημιαίας-περιοριακής σύνσμωσης, κατάγματα της περόνης και κατάγματα κνημιαίας μεταφυσίας και συνήθως σχετίζονται με σοβαρούς τραυματισμούς μαλακών ιστών.
Ruedi - Ταξινόμηση Allgower
Τύπος I: A 'T' - σχισμένο κάταγμα χωρίς σημαντική μετατόπιση.
Τύπος ΙΙ: Διάσπαση της αρθρικής επιφάνειας με εμφανή μετατόπιση της γραμμής κατάγματος και μέτρια κοπή.
Τύπος III: Σοβαρά θρυμματισμένα και συμπιεστικά κατάγματα της άπω κνημιαίας αρθρικής επιφάνειας και της μετάφυσης.
Μη χειρουργική Θεραπεία
Η μη χειρουργική θεραπεία για τα κατάγματα του άπω κνημιαίου πυλώνα είναι σπάνια. Οι ενδείξεις είναι τύποι καταγμάτων με ελάχιστη μετατόπιση και ασθενείς με συννοσηρότητες που αυξάνουν τον κίνδυνο χειρουργικής θεραπείας. Τα εξωαρθρικά κατάγματα με ελάχιστες αλλαγές στη συνολική ευθυγράμμιση της κνήμης μπορούν επίσης να αντιμετωπιστούν με ακινητοποίηση γύψου χωρίς χειρουργική επέμβαση. Χρησιμοποιείται αρχικά νάρθηκας μέχρι να υποχωρήσει το οίδημα και στη συνέχεια εφαρμόζεται γύψος. Σοβαρές αλλαγές στην ευθυγράμμιση της κνημιαίας ή της αρθρικής επιφάνειας μπορεί να οδηγήσουν σε προβλήματα με την ευθυγράμμιση και τη σταθερότητα των άκρων. Οι συνεχείς εξετάσεις με ακτίνες Χ είναι απαραίτητες για να εξασφαλιστεί η ομοιομορφία της άρθρωσης και η ευθυγράμμιση των άκρων.
Τα επιλεκτικά ενδοαρθρικά κατάγματα μπορούν να αντιμετωπιστούν και μη χειρουργικά. Για ενδοαρθρικά κατάγματα με μετατόπιση του κατάγματος μικρότερη από 2 mm και μικρότερη από 3 mm step-off, μπορεί να εξεταστεί η μη χειρουργική θεραπεία για ασθενείς με χαμηλές λειτουργικές απαιτήσεις.
Χειρουργικές Ενδείξεις
Βήμα αρθρικής επιφάνειας μεγαλύτερη από 2 mm.
Γωνία Valgus μεγαλύτερη από 5°.
Οποιαδήποτε γωνίωση varus.
Ανοιχτά κατάγματα.
Σύνδρομο διαμερίσματος.
Αγγειακό τραυματισμό.
Πολλαπλοί τραυματισμοί.
Χειρουργικός χρονισμός
(1) Επείγουσα θεραπεία: Μείωση και στερέωση των εξαρθρώσεων. Ανοιχτά κατάγματα; Συναφείς αγγειακές βλάβες. Σύνδρομο διαμερίσματος.
(2) Πρώτο - στάδιο (Αποκατάσταση μήκους άκρου και ευθυγράμμιση): Πτέρνα έλξης. Εξωτερική στερέωση; Μείωση και εσωτερική στερέωση των καταγμάτων της περόνης, περιορισμένη ανοιχτή ανάταξη και εσωτερική στερέωση των καταγμάτων του οπίσθιου σφυριού της κνήμης. Πρόληψη θρόμβου.
(3) Δεύτερο - στάδιο: Περίπου 10 - 14 ημέρες αργότερα, ανοιχτή ανάταξη και εσωτερική στερέωση του κατάγματος της κνήμης.
(4) Οι συνθήκες μαλακών ιστών για τη χειρουργική επέμβαση δεύτερου σταδίου είναι: Απορρόφηση αιματώματος στο χειρουργικό σημείο, επιδερμική ανάπλαση στις φλύκταινες κατάγματος, επούλωση του τραύματος ανοιχτών καταγμάτων χωρίς μόλυνση, καθίζηση οιδήματος μαλακών ιστών και ρυτίδωση του δέρματος.
Χειρουργικές Προσεγγίσεις
(1) Μεγιστοποιήστε την έκθεση της γραμμής κατάγματος.
(2) Επιλύστε όλα τα κατάγματα με τις λιγότερες χειρουργικές προσεγγίσεις.
(3) Αποφύγετε περιοχές με κακές συνθήκες μαλακών ιστών.
(4) Εξετάστε τον μηχανισμό τραυματισμού.
(5) Λάβετε υπόψη τη θέση τοποθέτησης της πλάκας.
Για κατάγματα με παραμόρφωση λοίμωξης, επιλέγεται μια μεσαία πλάκα στήριξης και χρησιμοποιείται μια προσθιομέτρια προσέγγιση.
Για κατάγματα με παραμόρφωση του βλαισού, επιλέγεται μια πλευρική πλάκα στήριξης και χρησιμοποιείται μια προσθιοπλάγια προσέγγιση.
Η απόσταση μεταξύ των δύο τομών πρέπει να είναι τουλάχιστον 5 - 7 cm.
Προϊόντα CZMEDITECH
Español
Русский
Français
English
العربية
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu