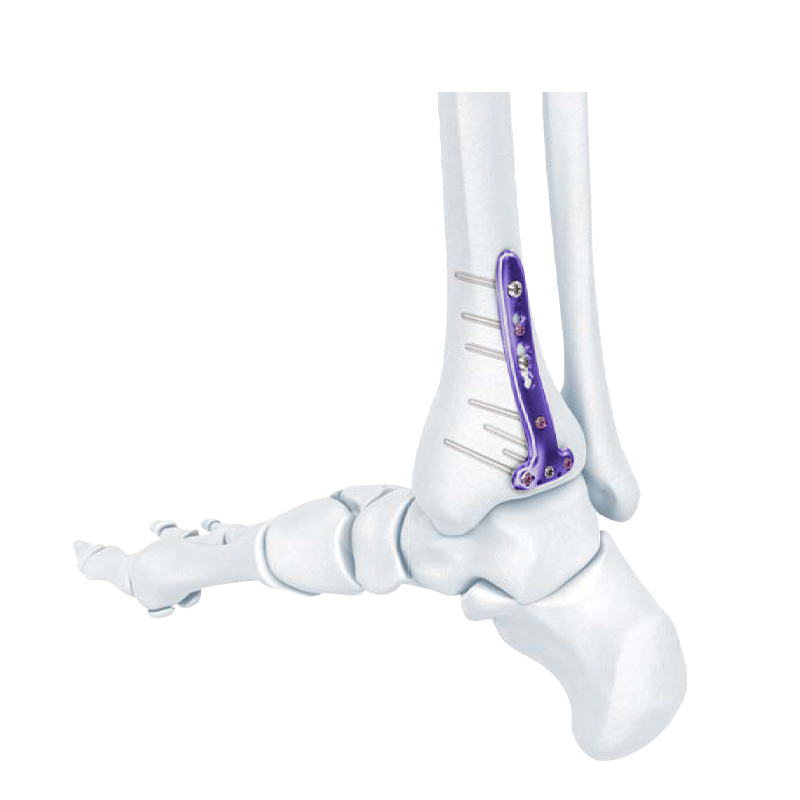
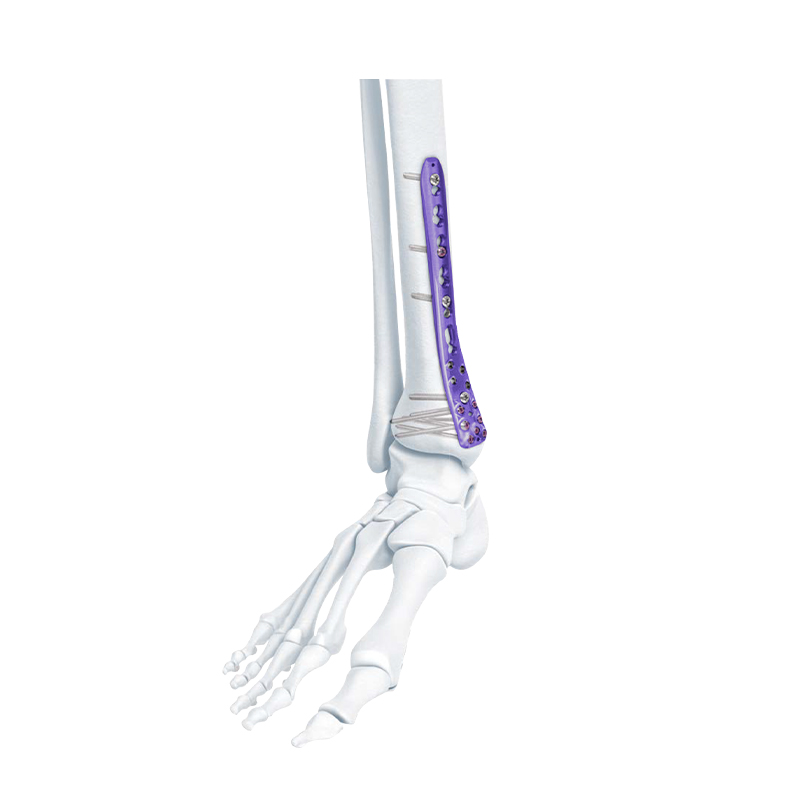
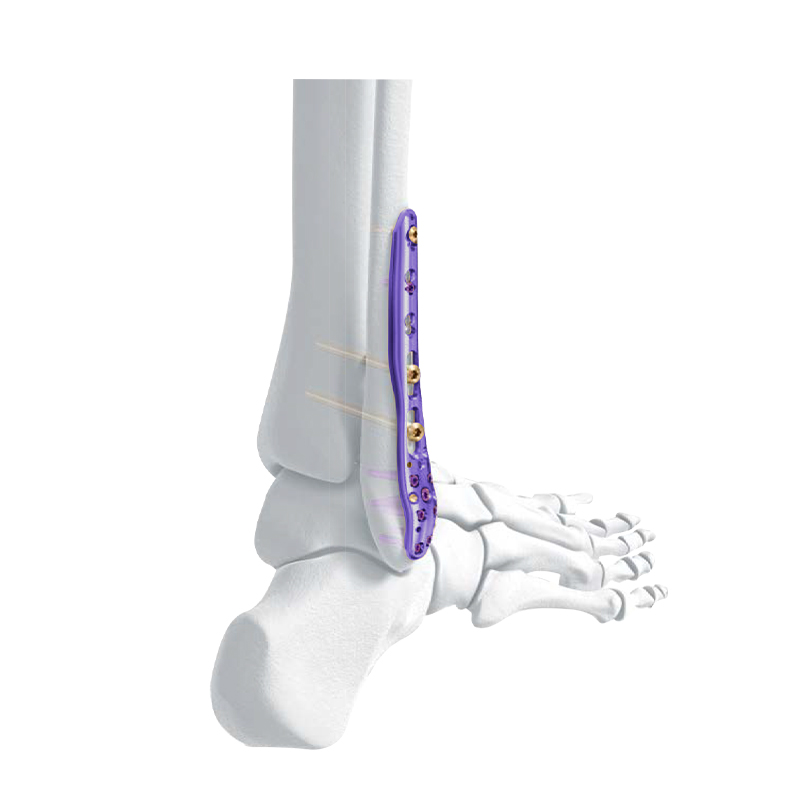
Dòng Tấm Khóa - Tấm Khóa Xương Nén Nén Đầu Xa
Gãy Pilon phần xa xương chày rất hiếm gặp, chiếm dưới 10% các trường hợp gãy xương quanh mắt cá chân. Các mô mềm ở đầu xa xương chày có khả năng chịu đựng kém với độ che phủ mô mềm không đủ, làm tăng khó khăn trong điều trị gãy xương. Gãy xương Pilon được biết đến với sự nghiền nát, dịch chuyển bề mặt khớp và chấn thương mô mềm. Do những thay đổi về độ đồng đều của khớp và sự liên kết của chi, hầu hết các trường hợp gãy xương đều cần phải phẫu thuật cố định. Điều trị phẫu thuật dứt điểm phải được điều chỉnh phù hợp với từng loại gãy xương cụ thể, tổn thương mô mềm và bệnh nhân. Thời điểm điều trị phẫu thuật thích hợp là chìa khóa thành công.
Đặc điểm giải phẫu
Gãy xương Pilon liên quan đến các mảnh hành xương và đôi khi cả các mảnh thân xương. Ngoài ra còn có trầm cảm khớp và gãy xương vụn. Luôn có ba mảnh xương cơ bản: mảnh trước bên, mảnh mắt cá trong và mảnh sau bên.
Có ba khu vực nghiền khớp điển hình: Sự mài mòn bên xảy ra giữa các mảnh trước bên và sau bên, thường ở gần xương mác. Sự nghiền nát trung tâm có thể biểu hiện dưới dạng các mảnh xương tự do hoặc sự chèn ép của mảnh xương sau bên. Sự cắt nhỏ trong liên quan đến một phần của mảnh trong hoặc sự nén lại liền kề với mắt cá trong.
Sự giao thoa thường xảy ra ở nơi các đường gãy giao nhau. Mỗi mảnh trong số ba mảnh gãy chính có thể được nghiền nhỏ và có thêm các đường gãy. Điều quan trọng là phải bảo vệ các mạch máu ở mắt cá chân. Các mô mềm cần được xử lý cẩn thận và chỉ rút lại khi cần thiết để tránh các vấn đề về lành vết thương. Nên tránh bóc tách quá mức các mảnh gãy để tránh hoại tử vô mạch các mảnh vỡ.
Cơ chế chấn thương
Chấn thương năng lượng cao: Ngã từ trên cao, trượt tuyết, tai nạn ô tô, v.v. Chấn thương năng lượng thấp: vấp ngã trên bề mặt phẳng.
Hướng bạo lực: Nén dọc trục; Lực cắt quay; Lực cắt Varus; Lực cắt Valgus.
Bạo lực do lực Varus: Phổ biến hơn ở người trẻ tuổi, bị chấn thương nặng hơn và chấn thương năng lượng cao hơn. Đường gãy nằm trong mặt phẳng dọc và xương mác thường còn nguyên vẹn.
Bạo lực lực Valgus: Phổ biến hơn ở người cao tuổi, chấn thương ít nghiêm trọng hơn và tổn thương năng lượng thấp. Đường gãy nằm trong mặt phẳng vành và thường liên quan đến gãy xương mác.
Kiểm tra hình ảnh
Chụp X-quang mắt cá chân theo tiêu chuẩn thông thường theo hướng trước sau, bên và lỗ mộng. Chụp X-quang toàn bộ xương chày có thể cho thấy sự thẳng hàng và khớp gối phía trên. Đối với một số bệnh nhân bị gãy xương phức tạp hơn, chụp X-quang chi đối bên để cung cấp thông tin tham khảo cho việc tái tạo vết gãy và phát hiện các biến thể giải phẫu hoặc bẩm sinh đã có từ trước.
Cơ chế chấn thương có thể dự đoán được từ loại gãy xương mác trên tia X và được phân thành: Lực nén (biến dạng valgus), Lực kéo (varus), Tải trọng theo trục (xương mác còn nguyên vẹn). Nếu xương mác còn nguyên vẹn thì đó thường là tổn thương một phần nghiêm trọng trong khớp (loại B). Chấn thương do tải trọng trục không gây ra sự dịch chuyển nhiều nhưng dẫn đến một lượng lớn tải trọng trục lên phần xa xương chày, với nhiều mảnh bề mặt khớp nhỏ và tiên lượng xấu thứ phát do sụn khớp bị chèn ép. Hướng dịch chuyển của mảnh gãy có thể được dự đoán từ X-quang nghiêng cho thấy loại dịch chuyển xương sên (thường là dịch chuyển về phía trước).
Việc tái tạo CT hai chiều và ba chiều là rất cần thiết. Họ có thể cung cấp thông tin bao gồm mức độ gãy xương, vị trí và số lượng mảnh xương cũng như hướng dịch chuyển.
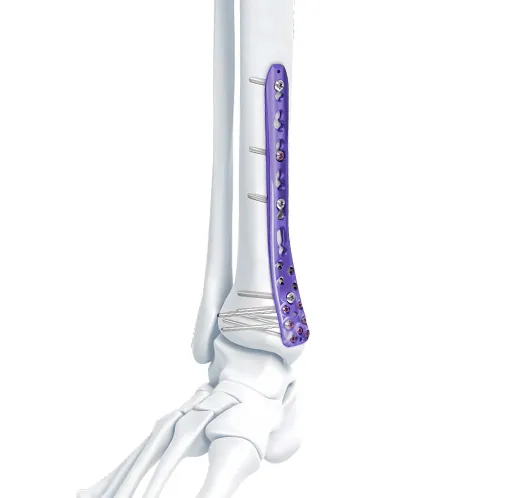
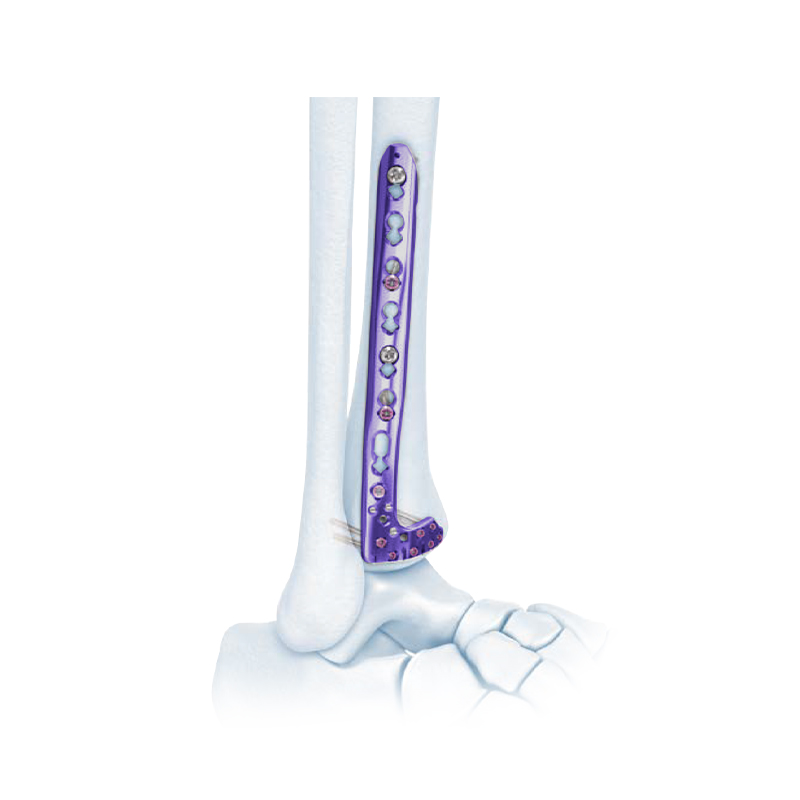
Tấm khóa xương chày trung gian xa VA
Phân loại
Gãy xương AO/OTA - Phân loại trật khớp
Gãy xương ngoài khớp loại A thường có vẻ đơn giản nhưng có thể liên quan đến các tổn thương mô mềm đáng kể. Gãy một phần trong khớp điển hình loại B liên quan đến sự nghiền nát khớp và cần các tấm đỡ để giảm các mảnh vỡ trong khớp. Gãy xương hoàn toàn trong khớp loại C cho thấy các tổn thương năng lượng cao liên quan đến việc nghiền nát khớp chày - xương sên, tổn thương ở phần xa của hội chứng chày - mác, gãy xương mác và gãy xương chày và thường liên quan đến các chấn thương mô mềm nghiêm trọng.
Ruedi - Phân loại Allgower
Loại I: Gãy xương hình chữ A 'T' không dịch chuyển đáng kể.
Loại II: Tách bề mặt khớp với sự dịch chuyển rõ ràng của đường gãy và sự mài mòn vừa phải.
Loại III: Gãy vụn và nén nghiêm trọng ở bề mặt khớp xương chày xa và hành xương.
Điều trị không phẫu thuật
Điều trị không phẫu thuật đối với gãy Pilon phần xa xương chày là rất hiếm. Chỉ định cho các loại gãy xương di lệch tối thiểu và bệnh nhân có bệnh đi kèm làm tăng nguy cơ điều trị bằng phẫu thuật. Các gãy xương ngoài khớp với những thay đổi tối thiểu về độ thẳng hàng tổng thể của xương chày cũng có thể được điều trị bằng cố định thạch cao mà không cần phẫu thuật. Ban đầu, một thanh nẹp được sử dụng cho đến khi vết sưng giảm bớt, sau đó bó bột thạch cao. Những thay đổi nghiêm trọng về sự liên kết bề mặt xương chày hoặc khớp có thể dẫn đến các vấn đề về sự liên kết và ổn định của chi. Kiểm tra X-quang liên tục là cần thiết để đảm bảo sự đồng đều của khớp và sự liên kết của các chi.
Gãy xương chọn lọc trong khớp cũng có thể được điều trị không cần phẫu thuật. Đối với các gãy xương trong khớp có độ lệch xương dưới 2 mm và độ lệch dưới 3 mm, có thể xem xét điều trị không phẫu thuật cho những bệnh nhân có yêu cầu chức năng thấp.
Chỉ định phẫu thuật
Bước lệch bề mặt khớp lớn hơn 2 mm.
Góc Valgus lớn hơn 5°.
Bất kỳ góc độ varus nào.
Gãy xương hở.
Hội chứng khoang.
Chấn thương mạch máu.
Đa vết thương.
Thời gian phẫu thuật
(1) Điều trị cấp cứu: Nắn chỉnh và cố định trật khớp; gãy xương hở; Chấn thương mạch máu liên quan; Hội chứng khoang.
(2) Giai đoạn thứ nhất (Phục hồi chiều dài và độ thẳng của chi): Lực kéo của xương gót; Cố định bên ngoài; Nắn chỉnh và cố định bên trong các gãy xương mác, nắn chỉnh mở hạn chế và cố định bên trong các gãy xương mắt cá chày sau; Phòng ngừa huyết khối.
(3) Giai đoạn 2: Khoảng 10 - 14 ngày sau, nắn chỉnh xương chày bằng mổ và cố định bên trong.
(4) Các điều kiện mô mềm của phẫu thuật giai đoạn hai là: Hút máu tụ tại chỗ phẫu thuật, tái tạo biểu bì ở các vết phồng rộp, chữa lành vết thương ở các vết gãy hở mà không bị nhiễm trùng, giảm phù nề mô mềm và nếp nhăn của da.
Phương pháp phẫu thuật
(1) Tối đa hóa sự lộ ra của đường gãy.
(2) Giải quyết mọi gãy xương với ít phương pháp phẫu thuật nhất.
(3) Tránh những vùng có tình trạng mô mềm kém.
(4) Xem xét cơ chế chấn thương.
(5) Xem xét vị trí đặt tấm.
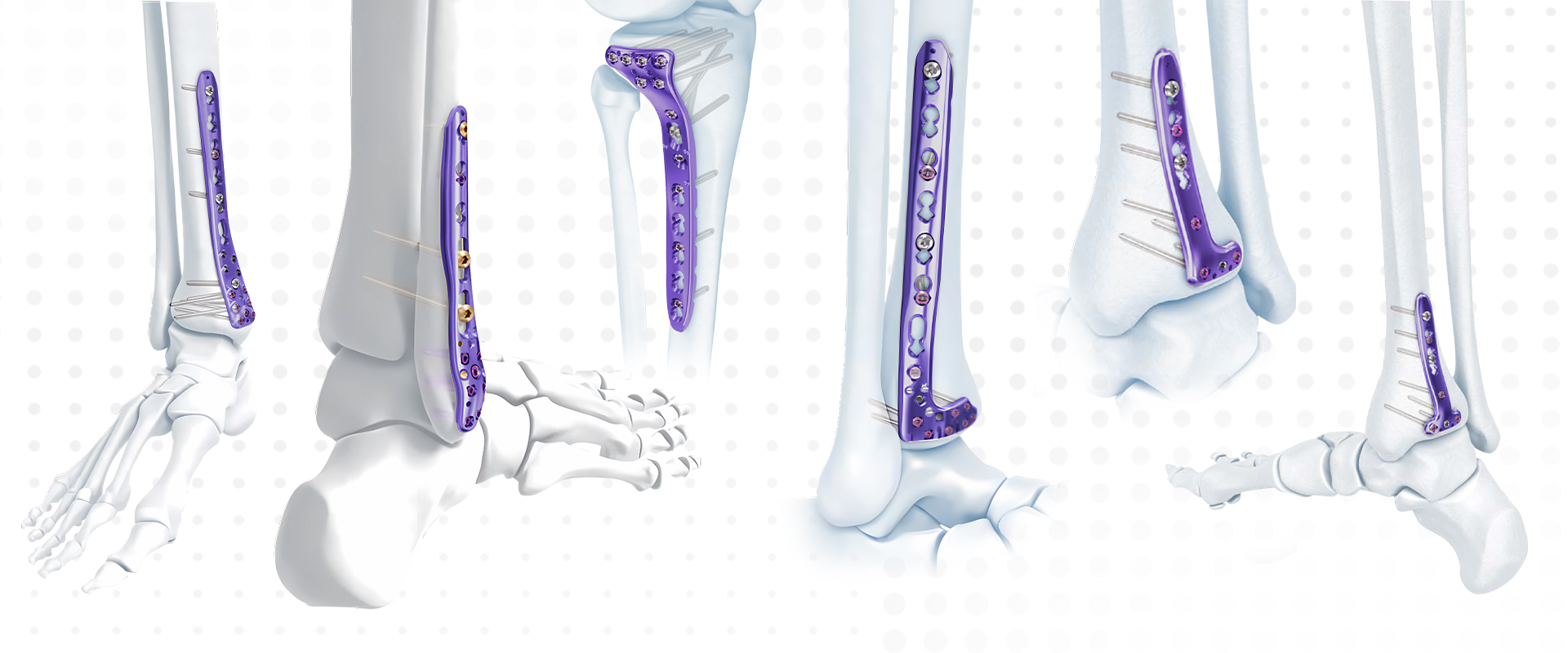
Đối với các gãy xương có biến dạng vẹo trong, tấm nẹp trong được chọn và phương pháp tiếp cận trước trong được sử dụng.
Đối với các gãy xương có biến dạng valgus, tấm trụ đỡ bên được chọn và phương pháp tiếp cận trước bên được sử dụng.
Khoảng cách giữa hai vết mổ ít nhất là 5 - 7 cm.
Sản phẩm CZMEDITECH
English
Français
Русский
Español
العربية
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu