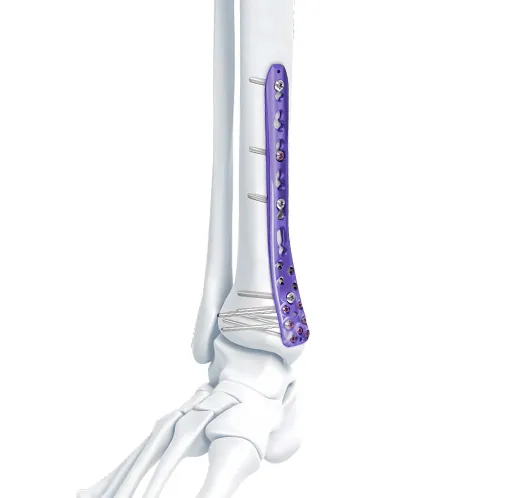
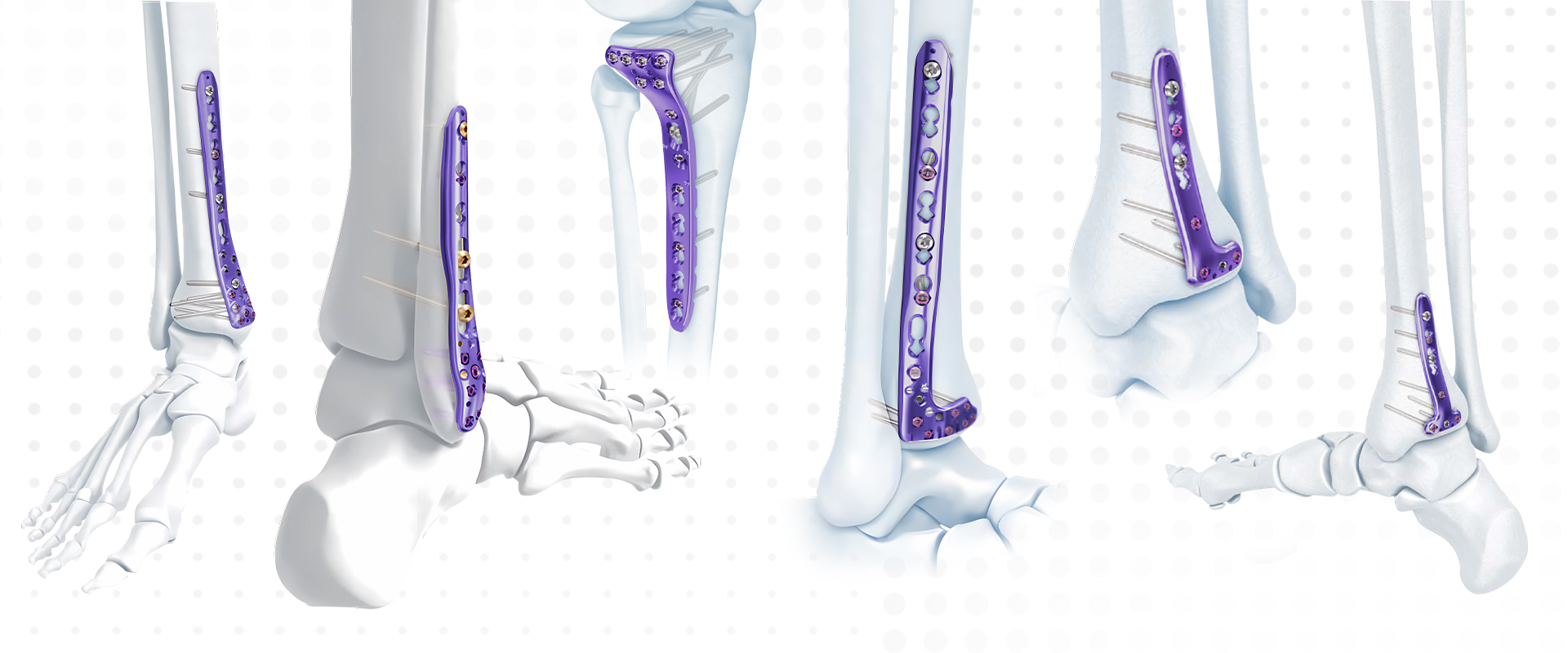
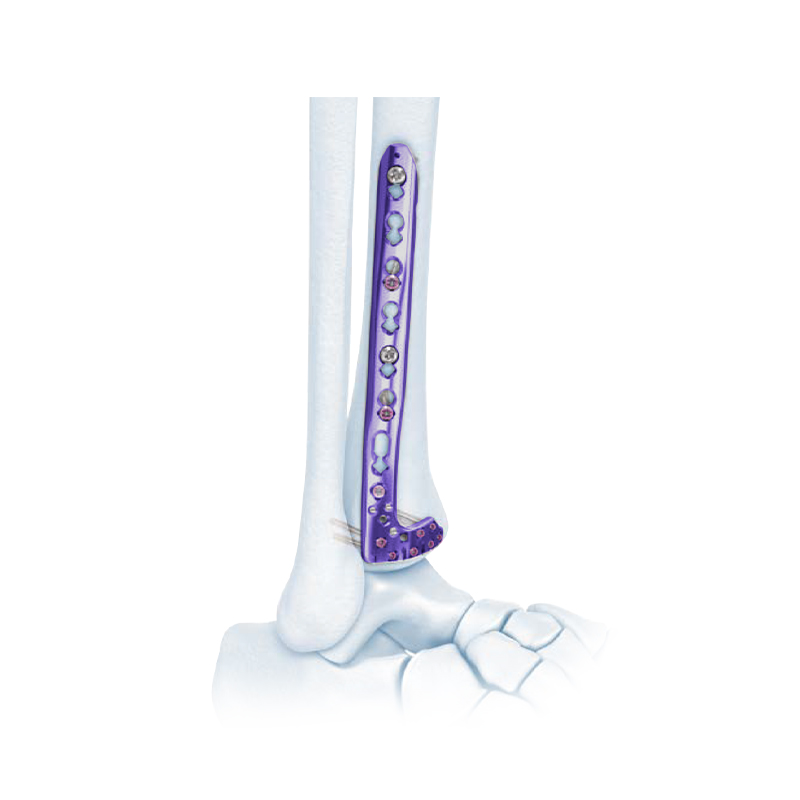
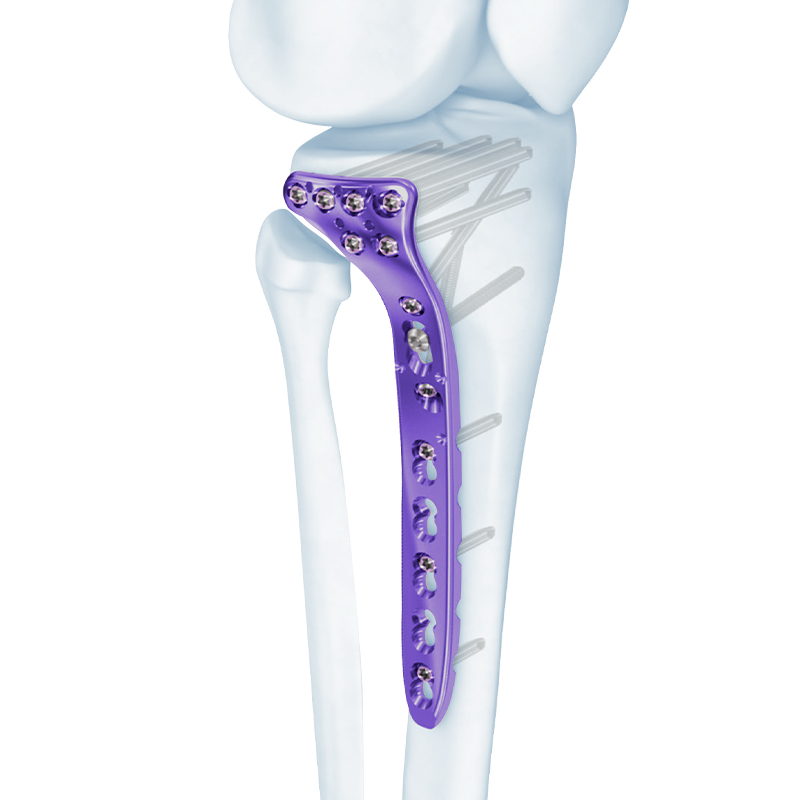
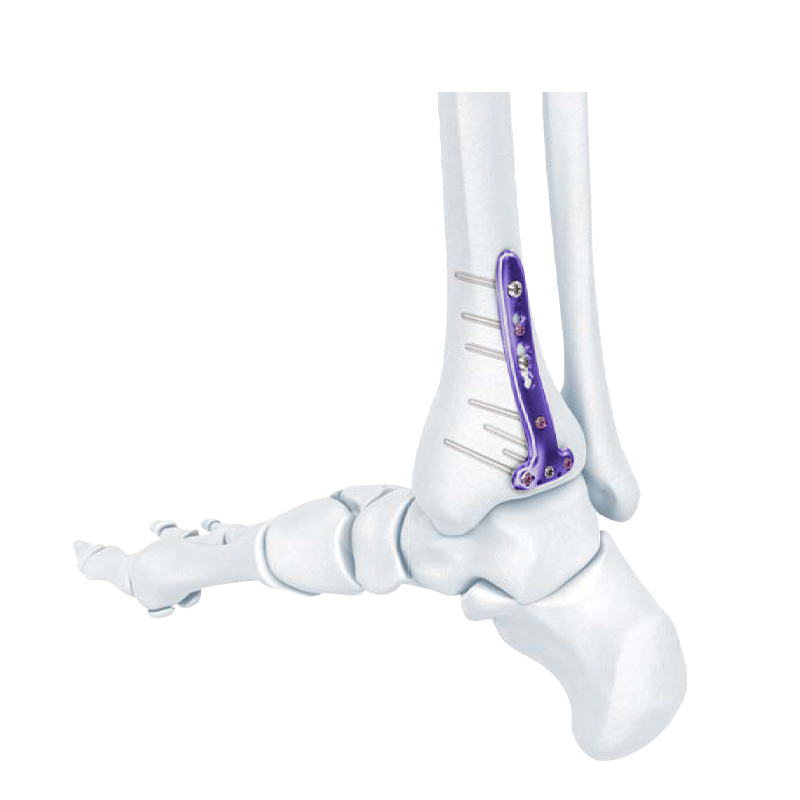
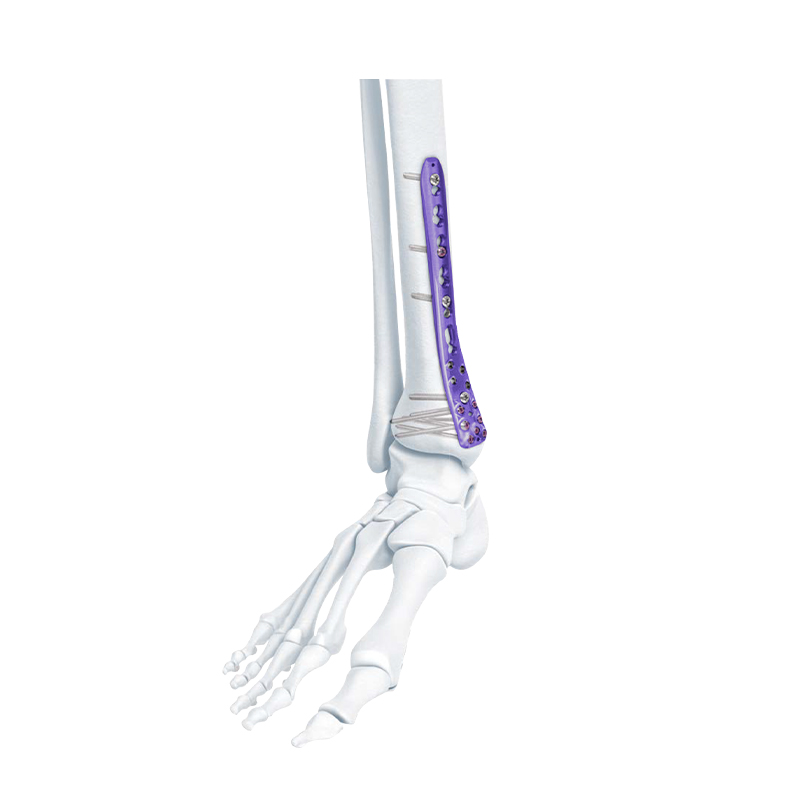
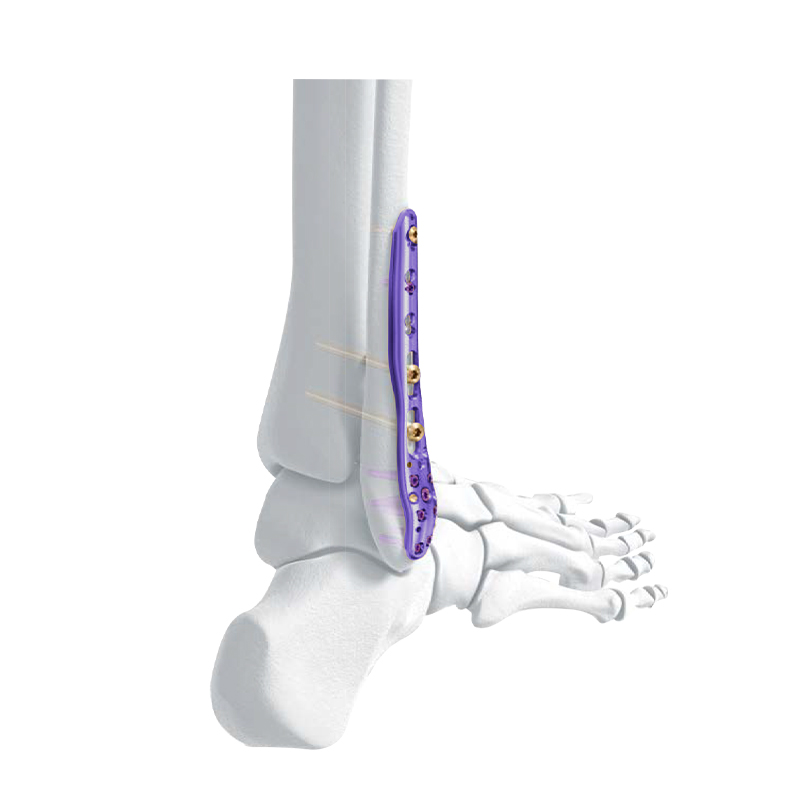
Series Plate Girtî - Distal Tibial Compression Locking Bone Plate
Şikandinên Pilon tibial distal kêm in, ku ji% 10 kêmtir şikestinên li dora ankê pêk tê. Tevlîkên nerm ên li tibia distal xwedan tolerasyona nebaş li hember vegirtina tevna nerm a têrker e, ku dijwariya dermankirina şikestinê zêde dike. Şikandinên pilonê ji bo perçebûn, jicîhandina rûbera artikuler, û birînên tevna nerm têne zanîn. Ji ber guheztinên lihevhatina movikan û lihevhatina lingan, piraniya şikestinan pêdivî bi rastkirina neştergeriyê heye. Divê dermankirina neştergerî ya teqez li gorî celebên şikestinî, birînên tevna nerm û nexweşan were veqetandin. Demjimêra guncan a dermankirina neştergerî mifteya serkeftinê ye.
Taybetmendiyên Anatomîkî
Parçeyên pîlonê perçeyên metafîzê, û carinan jî perçeyên diafîzê jî vedigirin. Di heman demê de depresyona movikan û şikestinên hûrkirî jî hene. Her tim sê parçeyên hestî yên bingehîn hene: perçeya anterolateral, perçeya malleolar ya navîn, û perçeya paşerolateral.
Sê warên tîpîk ên şilkirina hevgirtî hene: Parçebûna lateral di navbera perçeyên anterolateral û paşerolateral de, bi gelemperî nêzî fibula ye. Parçebûna navendî dibe ku wekî perçeyên hestî yên belaş an komkirina perçeya paşîn xuya bibe. Parzûna navîn beşek ji perçeya navîn an pêvekirina li tenişta malleolusa navîn vedihewîne.
Bi gelemperî li cîhê ku xêzên şikestinê dikevin hev, perçebûn pêk tê. Dibe ku her sê perçeyên şkestinê yên sereke werin qefilandin û xetên şikestinê yên din jî hebin. Girîng e ku damarên xwînê yên lingan biparêzin. Pêdivî ye ku tevnên nerm bi baldarî werin hilanîn û tenê gava ku hewce be werin paşvekişandin da ku ji birînan - pirsgirêkên başbûnê dûr nekevin. Ji bo pêşîgirtina nekroza avaskuler a perçeyan, divê ji xêzkirina zêde ya perçeyên şikestinê dûr were girtin.
Mekanîzmayên Birîndar
Birînên enerjiyê yên bilind: Ji bilindahiyê dikeve, skijiyê, qezayên gerîdeyê, hwd. Birînên kêm - enerjî: Li ser rûyek şêrîn dikevin.
Derhêneriya tundûtûjiyê: Kompresyonek Axial; Hêza birrîna zivirî; Hêza birrîna Varus; Hêza birrîna Valgus.
Şîdeta zorê ya Varus: Di ciwanan de, bi travmayên girantir û birînên bi enerjiyê bilindtir, pirtir e. Xeta şikestinê di balafira sagittal de ye, û fibula pir caran saxlem e.
Şîdeta zorê ya Valgus: Di kal û pîran de, bi travmaya kêmtir giran û birînên kêm - enerjiyê pirtir. Rêza şikestê di balafira koronal de ye û pir caran bi şikestinek fibular ve girêdayî ye.
Imaging Examinations
Tîrêjên rontgenê yên anterposterior, alî û mortise yên rûtîn standard têne girtin. Tîrêjek bi dirêjahiya X-ê ya tibia dikare lihevhatin û hevbenda çokê li jor nîşan bide. Ji bo hin nexweşên bi şikestinên tevlihevtir, tîrêjên X-ya lingê dijberî têne girtin da ku referansek ji nûavakirina şikestinê re peyda bikin û guheztinên anatomîkî an jidayikbûnê yên berî-heyî bibînin.
Mekanîzmaya zirarê dikare ji celebê şikestina fibular a li ser tîrêjên X-ê were pêşbînîkirin û wekî: Tundiya zextê (deformasyona valgus), Tundiya tansiyonê (varus), Barkirina aksial (fibula neçalak). Ger fibula saxlem be, ew bi gelemperî birînek giran a hundurîn-artikular (Tîpa B) ye. Birînên barkirina aksial ne sedema pir jicîhûwarkirinê lê di encamê de hejmareke mezin a barkirina aksî li ser tibia dûr, bi gelek perçeyên rûkala artikuler ên piçûk û pêşbîniyek nebaş a duyemîn ji berhevkirina kartilajê ya jorîn pêk tê. Arasteya jicîhûwarkirina perçeya şikestê dikare ji tîrêjê X-ya paşîn ku celebê jicîhûwarkirina talar (bi gelemperî jicîhûwarkirina pêşiyê) nîşan dide were pêşbînî kirin.
Ji nû ve avakirina CT-ê ya du-alî û sê-alî girîng e. Ew dikarin di nav wan de asta şikestina şikestinê, pozîsyon û hejmara perçeyên hestî, û rêgeza jicîhûwarkirinê agahdarî bidin.
Distal Lateral Fibular Locking Plate
VA Distal Medial Tibia Locking Plate
Bisinifkirinî
AO/OTA Frakture - Dabeşkirina Dislocation
Şikandinên Tîpa A yên Zêde-Articular bi gelemperî hêsan xuya dikin lê dibe ku bi birînên girîng ên tevna nerm re têkildar bin. Şikestina tîpa B ya hindik-beş a hundurîn-artikular qutkirina artikulerî vedihewîne û ji bo kêmkirina perçeyên hundurîn-artikular pêdivî bi lewheyên lêdanê heye. Bişkestinên bêkêmasî yên hundurîn ên Tîpa C nîşan dide birînên bi enerjiya bilind ên ku bi qutbûna movika tibio - talar re, birîna tibio-ya dûr - syndesmosis fibular, şikestinên fibular, û şikestinên metafizeya tibial, û bi gelemperî bi birînên giran ên tevna nerm re têkildar in.
Ruedi - Tesnîfkirina Allgower
Tîpa I: A 'T' - şikestinek perçebûyî ya bi şeklê bêyî jicîhûwarkirina girîng.
Tîpa II: Parçebûna rûbera artikulê bi veguheztina eşkere ya xeta şkestinê û hûrbûna nerm.
Tîpa III: Şikandinên giran ên hûrkirî û pêçandî yên rûxara artikulê ya tibial a dûr û metafîzê.
Dermankirina ne-cerahî
Dermankirina ne-cerahî ji bo şikestinên Pilon tibial distal kêm kêm e. Nîşan cureyên şikestinên bi kêmasî veqetandî û nexweşên bi nexweşiyên hevdemî ne ku xetera dermankirina neştergerî zêde dikin. Parzûnên zêde - artikuler ên bi guheztinên hindiktirîn ên di rêza tevheviya tibial de jî dikarin bi neşopandina plasterê bêyî emeliyat bêne derman kirin. Di destpêkê de çîpek tê bikar anîn heya ku werimandin kêm bibe, û dûv re çîpek plastîk tê sepandin. Guhertinên giran di hevrêziya rûbera tibial an articular de dibe ku bibe sedema pirsgirêkên lihevhatin û aramiya lingan. Muayeneyên domdar ên tîrêjê yên X-ê hewce ne ku hevrêziya hevbeş û lihevhatina lingan piştrast bikin.
Di heman demê de şikestinên bijartî yên hundurîn-artikular jî dikarin ne-cerahî bêne derman kirin. Ji bo şikestinên hundurîn ên ku bi kêmî 2 mm veguheztina şikestinê û kêmtir ji 3 mm gav-off, dermankirina ne-cerrahî dikare ji bo nexweşên bi hewcedariyên fonksiyonel kêm were hesibandin.
Nîşaneyên Surgical
Pêngava rûbera artikuler - ji 2 mm mezintir e.
Angûlasyona Valgus ji 5 ° mezintir e.
Her angulation varus.
Şikandinên vekirî.
sendroma compartment.
Birîna damaran.
Gelek birîndar.
Demê Surgical
(1) Dermankirina acîl: Kêmkirin û rastkirina veqetiyan; Şikandinên vekirî; Birînên damarên têkildar; sendroma compartment.
(2) Qonaxa Yekem (Vegerandina dirêjahî û lihevhatina lingan): Kêşkêşana kalcaneal; Fikskirina derveyî; Kêmkirin û rastkirina hundurîn a şikestinên fibular, kêmkirina vekirî ya sînorkirî û rastkirina hundurîn a şikestinên malleolar ên paşîn ên tibial; Pêşîlêgirtina trombê.
(3) Qonaxa duyemîn: Nêzîkî 10 - 14 roj şûnda, kêmkirina vekirî û rastkirina hundurîn a şikestina tibial.
(4) Mercên tevna nerm ji bo emeliyata qonaxa duyemîn ev in: Avgirtina hematoma li cîhê neştergeriyê, nûvekirina epidermal li bilbilên şkestinê, başkirina birîna şikestinên vekirî bêyî enfeksiyonê, daketina edema tevna nerm, û qirçîna çerm.
Nêzîktêdayînên Surgical
(1) Nîşandana xeta şikestinê herî zêde bikin.
(2) Hemî şikestinan bi hindiktirîn nêzîkatiyên neştergerî çareser bikin.
(3) Ji deverên bi şert û mercên tevna nermî yên nebaş dûr bikevin.
(4) Mekanîzmaya zirarê bifikirin.
(5) Cihê danîna plakaya bihesibînin.
Ji bo şikestinên bi deformasyona varusê, paldanek lêdana navîn tê hilbijartin, û nêzîkatiyek anteromedial tê bikar anîn.
Ji bo şikestinên bi deformasyona valgus re, lewheyek lêdanê ya alîgir tê hilbijartin, û nêzîkatiyek anterolateral tê bikar anîn.
Dûrahiya di navbera her du biranan de divê herî kêm 5-7 cm be.
Berhemên CZMEDITECH
English
Français
Русский
Español
العربية
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu