ចុះប្រសិនបើការជួសជុលខាងក្នុងនៃការបាក់ឆ្អឹងអន្តរ rotator បរាជ័យ?
មើល៖ 21 អ្នកនិពន្ធ៖ កម្មវិធីនិពន្ធគេហទំព័រ ពេលវេលាបោះពុម្ព៖ 2022-12-30 ប្រភពដើម៖ គេហទំព័រ
ការបាក់ឆ្អឹងត្រគាកត្រូវបានគេប៉ាន់ប្រមាណថាប៉ះពាល់ដល់មនុស្សពេញវ័យចំនួន 500,000 នាក់នៅសហរដ្ឋអាមេរិកជារៀងរាល់ឆ្នាំ។ ពួកគេមានផលប៉ះពាល់យ៉ាងខ្លាំងទៅលើគុណភាពជីវិត ដែលបច្ចុប្បន្នមានចំនួន 3-7% នៃអត្រាមរណៈក្នុងមន្ទីរពេទ្យ និងអត្រាមរណភាពក្នុងមួយឆ្នាំ 19.4-58% ។ ប្រហែលពាក់កណ្តាលនៃការបាក់ឆ្អឹងត្រគាកទាំងអស់គឺជាការបាក់ឆ្អឹង intertrochanteric (IT) ។ ការផ្សាំទូទៅបំផុតចំនួនពីរដែលប្រើដើម្បីព្យាបាលការបាក់ឆ្អឹងរបស់ IT គឺក្រចក cephalomedullary (CMN) និងវីសត្រគាករអិល (SHS) ។
ថ្វីបើបច្ចេកវិទ្យាជឿនលឿនក៏ដោយ ភាពមិនដំណើរការនៃឆ្អឹង និងការបរាជ័យក្នុងការជួសជុល ដូចជាការជ្រៀតចូលនៃក្បាល femoral នៅតែកើតមានឡើង ហើយអាចមានការបំផ្លិចបំផ្លាញ។ ការសិក្សាថ្មីៗបានរាយការណ៍ពីអត្រាវះកាត់រហូតដល់ 6% ជាមួយនឹងការផ្សាំទំនើប។ កត្តាហានិភ័យសម្រាប់ការបរាជ័យក្នុងការជួសជុលរួមមាន ចម្ងាយចុងចុង (TAD) > 25 ម.ម, ការកំណត់ទីតាំងការបាក់ឆ្អឹងមិនគ្រប់គ្រាន់, លំនាំបាក់ឆ្អឹងមិនស្ថិតស្ថេរ, ដុំពក cephalic ដែលមានទីតាំងនៅចំហៀង ឬខាងក្រោមកណ្តាលនៃក្បាល femoral និងការបង្វិលខាងក្នុងនៃមុំដើមមាត់ស្បូន។ ភាពចាស់ និងជំងឺពុកឆ្អឹងក៏ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការបរាជ័យនៃការជួសជុលផងដែរ។
អ្នកជំងឺនិងវិធីសាស្រ្ត
នេះជាការស្ទង់មតិឡើងវិញនៃអ្នកជំងឺដែលបានព្យាបាលនៅស្ថាប័នចំនួនពីរដែលមានទីតាំងនៅក្នុងប្រព័ន្ធថែទាំសុខភាពក្នុងតំបន់ទីប្រជុំជនធំមួយ។ កំណត់ហេតុករណីរបស់គ្រូពេទ្យវះកាត់ពីរនាក់ (JS និង BC) ត្រូវបានសួរសម្រាប់អ្នកជំងឺទាំងអស់ដែលបានទទួលការជួសជុលឡើងវិញដោយពង្រឹងស៊ីម៉ងត៍បន្ទាប់ពីការបរាជ័យនៃការជួសជុលការបាក់ឆ្អឹងផ្នែក IT ពីខែមករា ឆ្នាំ 2018 ដល់ខែកញ្ញា ឆ្នាំ 2021 បន្ទាប់ពីមានការយល់ព្រមពីក្រុមប្រឹក្សាត្រួតពិនិត្យស្ថាប័ន។ ការប្រើប្រាស់ការពង្រឹងស៊ីម៉ងត៍ក្នុងអំឡុងពេលវះកាត់កែឡើងវិញត្រូវបានបញ្ជាក់ដោយការពិនិត្យឡើងវិញនូវកំណត់ត្រាវេជ្ជសាស្ត្រអេឡិចត្រូនិច (EMR) នៃកំណត់ត្រាប្រតិបត្តិការ និងការថតកាំរស្មីក្រោយការវះកាត់។ យើងបានរួមបញ្ចូលអ្នកជំងឺទាំងអស់ដែលមានសញ្ញានៃការពង្រឹងស៊ីម៉ងត៍នៅក្នុងការជួសជុលឡើងវិញបន្ទាប់ពីការបរាជ័យនៃការជួសជុល CMN ឬ SHS ដំបូងនៃការបាក់ឆ្អឹង IT (រូបភាពទី 1) ។ យើងមិនរាប់បញ្ចូលអ្នកជំងឺដែលមានក femoral ឬការបាក់ឆ្អឹង subtrochanteric អ្នកជំងឺដែលមិនបានទទួលការកែសម្រួលឡើងវិញជាមួយនឹងការពង្រឹងស៊ីម៉ងត៍ និងអ្នកជំងឺដែលបានទទួលការវះកាត់សន្លាក់នៅពេលវះកាត់ដំបូង។
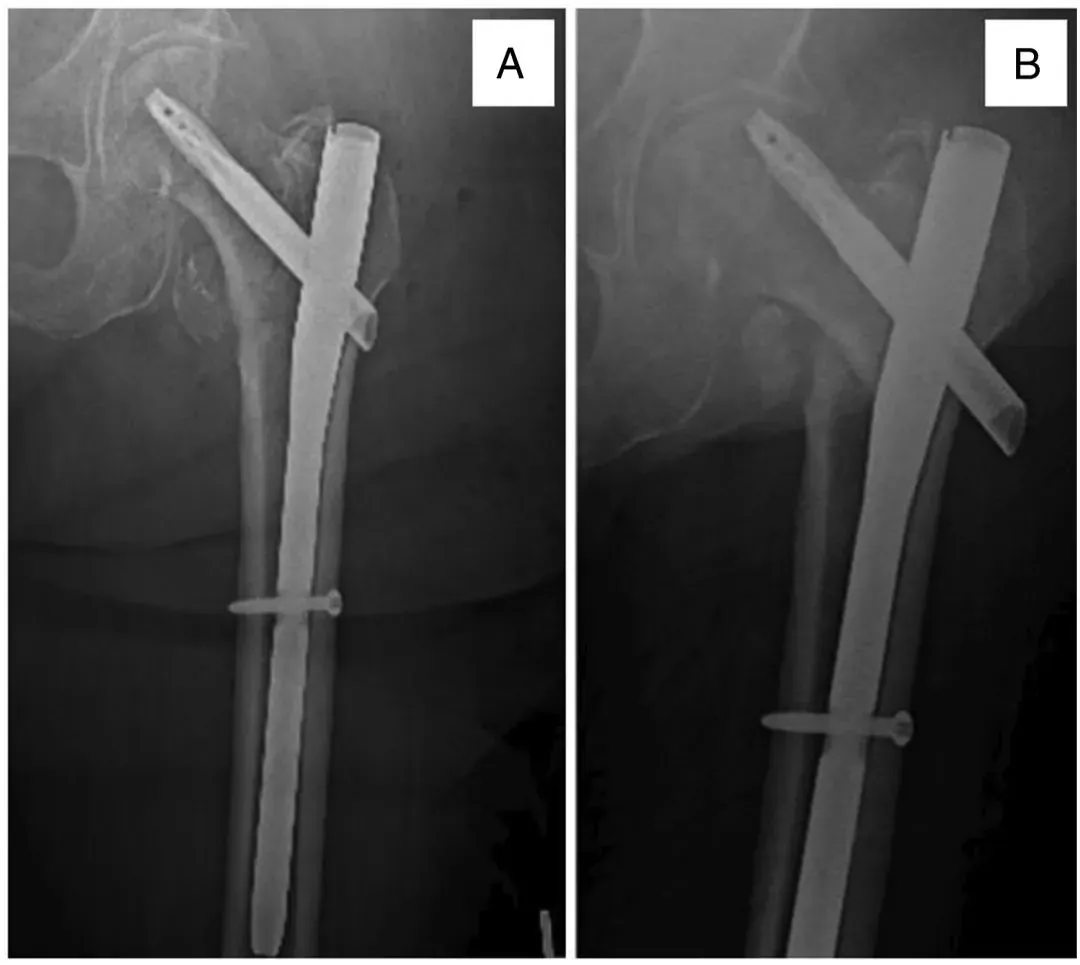
រូបភាពទី 1. ស្ត្រីអាយុ 76 ឆ្នាំម្នាក់បានទទួលការកាត់ក្រចកដៃសម្រាប់ការបាក់ឆ្អឹង intertrochanteric នៃ femur (A) ដោយមានការឈឺត្រគាកជាប់រហូត 2 ខែក្រោយមកដោយសារតែស្នាមវះផ្សាំ (B) ។
បច្ចេកទេសវះកាត់
សម្រាប់អ្នកជំងឺដែលបានទទួលការជួសជុលដំបូងជាមួយ CMN យើងបានធ្វើការប្តូរក្រចកក្បាលដែលបានកែប្រែ និងការពង្រឹងស៊ីម៉ង់ត៍ឆ្អឹង។ ដំបូង ស្នាមវះ 5 សង់ទីម៉ែត្រ ត្រូវបានធ្វើឡើងនៅផ្នែកជិតនៃ trochanter ធំជាង ខ្សែមគ្គុទ្ទេសក៍ត្រូវបានដាក់ចូលទៅក្នុងផ្នែកជិតនៃក្រចក ហើយឆ្អឹងទាំងអស់ត្រូវបានយកចេញពីផ្នែកជិតនៃក្រចកដោយប្រើ reamer បើកចំហ។ បន្ទាប់មក ទួណឺវីសគោលឆកោនត្រូវបានប្រើដើម្បីបន្ធូរវីសជួសជុលនៅផ្នែកខាងលើនៃ CMN (រូបភាពទី 2) ។
![កំណត់វីស]()
រូបភាពទី 2, fluoroscopy intraoperative បង្ហាញទួណឺវីសប្រាំបួនជ្រុងភ្ជាប់និងបន្ធូរវីសដែលបានដាក់ដែកគោលពីមុន។
បន្ទាប់មក ស្នាមវះឆ្លងកាត់ 1-2 សង់ទីម៉ែត្រ ត្រូវបានធ្វើឡើងតាមរយៈ fascia iliotibial (ITB) ។ ក្រចកក្បាលដើមត្រូវបានយកចេញដោយប្រើមគ្គុទ្ទេសក៍ដែលមានខ្សែស្រឡាយបញ្ច្រាស (រូបភាពទី 3) ។ នៅក្នុងករណីនៃការ perforation ក្បាល femoral, មគ្គុទេសក៍ប្រហោងជាមួយនឹងវីសចាក់សោ distal ត្រូវបានប្រើដើម្បីការពារការលេចធ្លាយនៃស៊ីម៉ងត៍ចូលទៅក្នុងសន្លាក់ (រូបភាពទី 3A) ។ ជាពិសេសម៉ាទ្រីសត្រូវបានចាក់ជាលើកដំបូងបន្ទាប់ពីការយកចេញនៃស្រទាប់ពីរខាងក្រៅនៃ cannula បីហើយបន្ទាប់មកដាក់ចូលទៅក្នុងតំបន់ perforated ដោយបញ្ចូលស្រទាប់ខាងក្រៅទាំងពីរឡើងវិញ។
![ក្រចក intramedullary]()
រូបភាពទី 3 រូបភាពខាងក្នុងនៃការវះកាត់ anteroposterior (A) និង lateral (B) នៃអ្នកជំងឺម្នាក់ទៀតដែលបង្ហាញពីក្បាល femoral ជាមួយនឹងជំងឺពុកឆ្អឹង interstitial ។
បន្ទាប់មក អវយវៈត្រូវបានទាញ ហើយបន្ទាប់មកការបាក់ឆ្អឹងត្រូវបានដាក់ចូលទៅក្នុង exostosis បន្ថែមទៀតសម្រាប់ការជួសជុលឡើងវិញ។ ក្នុងករណីនៃការព្យាបាលដោយដុំសាច់ ឬការព្យាបាលដោយសរសៃ ការវះកាត់ឆ្អឹងនៅត្រង់កន្លែងត្រូវបានអនុវត្តដោយប្រើការគាស់ឆ្អឹងទំហំ 1/4' ជាមួយនឹងវិធីសាស្ត្រខាងមុខ។ នេះកម្រចាំបាច់ ប៉ុន្តែមានប្រសិទ្ធភាពខ្លាំងណាស់នៅពេលដែលត្រូវការដើម្បីបង្កើតមុំដើមមាត់ស្បូនដែលប្រសើរឡើង (គោលដៅ>130°)។
បន្ទាប់មកវីសថ្មី ឬដាវវង់ត្រូវបានដាក់ចូលទៅក្នុងឆ្អឹង subchondral នៅក្នុងក្បាល femoral តាមអ័ក្សនៃកញ្ចឹងក femoral ធ្វើឱ្យប្រាកដថាការប្រុងប្រយ័ត្នមិនឱ្យជ្រាបចូលទៅក្នុងក្បាល (រូបភាពទី 4) ។ វីសត្រូវបានដាក់ដោយចេតនា ជៀសវាងការកាត់ក្រចកពីមុន ប៉ុន្តែនៅតែចង្អុលទៅចុងនៅកណ្តាលក្បាល femoral ។ (រូបភាពទី 5)
![ក្រចក intramedullary]()
រូបភាពទី 4 រូបភាព Anteroposterior (A) និង lateral (B) រូបភាពរបស់អ្នកជំងឺម្នាក់ទៀតដែលបង្ហាញពីការបញ្ចូលម្ជុល kerfing តាមបណ្តោយផ្លូវនៃក្រចកក្បាលថ្មី។
![ក្រចក intramedullary]()
រូបភាពទី 5, fluoroscopy intraoperative បង្ហាញការបញ្ចូលនៃ cephalomedullary blade ថ្មីមួយនៅតាមបណ្តោយផ្លូវខ្សែណែនាំ ដែលត្រូវបានរឹតបន្តឹងជាបន្តបន្ទាប់ដោយវីសដែលបានកំណត់។
ទីបំផុតក្បាល femoral ត្រូវបានបំពេញដោយស៊ីម៉ងត៍ឆ្អឹងដោយប្រើប្រព័ន្ធស៊ីម៉ងត៍ឆ្អឹងដែលអាចចាក់បាន (រូបភាពទី 6) ។ ការយកចិត្តទុកដាក់គឺត្រូវយកចិត្តទុកដាក់ ដើម្បីជៀសវាងការហៀរចូលទៅក្នុងសន្លាក់ដោយប្រើការថតកាំរស្មីតាមពេលវេលាជាក់ស្តែង និងការកែតម្រូវជម្រៅ និងការតំរង់ទិសនៃ cannula ស៊ីម៉ងត៍។
![ក្រចក intramedullary]()
រូបភាពទី 6 រូបភាពបង្ហាញពីការកើនឡើងនៃស៊ីម៉ងត៍ដំបូង (A) ការបំពេញបន្តិចម្តង ៗ (B) រហូតដល់ការបំពេញផ្នែកក្បាល femoral ត្រូវបានបំពេញ (C) ។
សម្រាប់អ្នកជំងឺដែលទទួលការជួសជុល SHS ដំបូង យើងដក SHS ហើយដាក់ CMN វែង។ បន្ទាប់ពីធ្វើស្នាមវះ 5 សង់ទីម៉ែត្រនៅកណ្តាលខាងក្រោម trochanter ធំជាង និងកំណត់អត្តសញ្ញាណ ITB នោះ ស្នាមវះត្រូវបានកាត់ទៅចានក្រោយ។ វីសចានទាំងអស់ត្រូវបានយកចេញដោយប្រើទួណឺវីសដៃសមស្រប ហើយបន្ទះក្រោយត្រូវបានដកចេញ។ បន្ទាប់មកវីសដែលមានភាពតានតឹងត្រូវបានយកចេញជាមួយនឹងមគ្គុទ្ទេសក៍ខ្សែស្រឡាយបញ្ច្រាសដូចដែលបានពិពណ៌នាពីមុនដើម្បីកំណត់ទីតាំងនៃការបាក់ឆ្អឹងទៅកម្រិតនៃ valgus កាន់តែច្រើន។ បន្ទាប់មក ស្នាមវះទំហំ 5 សង់ទីម៉ែត្រ ត្រូវបានធ្វើឡើងនៅចុងនៃ trochanter ធំជាង ដូចដែលបានពិពណ៌នាពីមុន។ ខ្សែមគ្គុទ្ទេសក៍ត្រូវបានបញ្ចូលនៅចុងដែលនៅជិតបំផុតនៃ trochanter ធំជាង ហើយឈានទៅដល់ដើម femoral ។ រ៉ឺម៉កបើកចំហត្រូវបានណែនាំនៅតាមផ្លូវនៃខ្សែមគ្គុទ្ទេសក៍។ បន្ទាប់មក ខ្សែមគ្គុទ្ទេសក៍ដែលមានគ្រាប់វែងត្រូវបានភ្ជាប់ទៅកណ្តាលនៃ femur distal ក្រោមកម្រិតនៃ patella នេះ។ បន្ទាប់មក ការច្រូតជាបន្តបន្ទាប់ត្រូវបានធ្វើរហូតដល់មានអារម្មណ៍ញ័រនៅផ្នែកឆ្អឹងខ្នង។ អ្នកជំងឺរបស់យើងទាំងអស់បានទទួលក្រចក CMN ដ៏វែងជាមួយនឹងប្រព័ន្ធ TFN-ADVANCED (TFNa) proximal femoral intramedullary nailing system (DePuy-Synthes, Raynham, MA)។
ការពិភាក្សា
បច្ចេកទេសរបស់យើងប្រើការពង្រឹងឆ្អឹងកំឡុងពេលជួសជុលជួសជុល។ ការពង្រឹងស៊ីម៉ងត៍ឆ្អឹងសម្រាប់ការជួសជុលដំបូងនៃការបាក់ឆ្អឹងនៃឆ្អឹងជំនីរ osteoporotic proximal femur ត្រូវបានសិក្សា និងបានបង្ហាញពីលទ្ធផលល្អនៃ biomechanical និងគ្លីនិក។ ការពិនិត្យឡើងវិញនាពេលថ្មីៗនេះបានរាយការណ៍ថាការពង្រឹងស៊ីម៉ងត៍ឆ្អឹងបានបណ្តាលឱ្យមានការបរាជ័យខ្ពស់ជាង កាត់បន្ថយការផ្លាស់ទីលំនៅរបស់ផ្សាំ និងផលវិបាក និងដំណើរការឡើងវិញតិចជាងបើប្រៀបធៀបទៅនឹងការជួសជុលដែលមិនមានការពង្រឹង។ ការសិក្សាអនាគតពហុមជ្ឈមណ្ឌលចៃដន្យក៏បានរាយការណ៍ថាមិនមានប្រតិបត្តិការឡើងវិញ ឬវគ្គរោគសញ្ញានៃការផ្លាស់ទីលំនៅរបស់ CMN នៅក្នុងក្រុមពង្រឹងស៊ីម៉ងត៍ទេ បើធៀបនឹងករណីចំនួន 6 នៅក្នុងក្រុមដែលមិនពង្រឹង។
អត្រាមរណៈនៃការបាក់ឆ្អឹងត្រគាកគឺខ្ពស់។ ការសិក្សាថ្មីៗបានពិពណ៌នាអំពីអត្រាមរណៈភាពក្នុងមន្ទីរពេទ្យពី 3-7% ជាមួយនឹងការស្លាប់ក្នុងមួយឆ្នាំថយចុះពី 19.4% ទៅ 58% ។ ជាពិសេសការបាក់ឆ្អឹង IT ត្រូវបានបង្ហាញថាមានចំនួន 27% នៃមរណភាពក្នុងមួយឆ្នាំ។ ស៊េរីគ្លីនិករបស់យើងមិនបានបង្ហាញពីការស្លាប់នៅក្នុងមន្ទីរពេទ្យទេ ហើយអត្រាមរណភាពក្នុងមួយឆ្នាំគឺ 13.6% ដែលជាកម្រិតទាបបើប្រៀបធៀបទៅនឹងអក្សរសិល្ប៍។ ដោយសារការចល័តលើគ្រែដំបូងបន្ទាប់ពីការវះកាត់ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងអត្រាមរណៈទាប ការសង្គ្រោះដ៏ល្អ និងលទ្ធផលមុខងារនៅក្នុងស៊េរីរបស់យើងអាចពន្យល់ពីអត្រាមរណភាពទាបដែលបានសង្កេតឃើញនៅក្នុងអ្នកជំងឺរបស់យើង។
សេចក្តីសន្និដ្ឋាន
ការជួសជុលការពង្រឹងស៊ីម៉ងត៍គឺជាវិធីសាស្ត្រដ៏មានប្រសិទ្ធភាព សុវត្ថិភាព និងចំណាយមានប្រសិទ្ធិភាពសម្រាប់ការជួសជុលការបាក់ឆ្អឹង intertrochanteric ដែលមិនឆ្លងមេរោគចំពោះអ្នកជំងឺវ័យចំណាស់ដែលមានស្តុកឆ្អឹង acetabular គ្រប់គ្រាន់។
អ្នកជំងឺដែលមានការបរាជ័យក្នុងការជួសជុលការបាក់ឆ្អឹង intertrochanteric បឋមដែលអមដោយការជួសជុលឡើងវិញ និងការព្យាបាលដោយពង្រឹងស៊ីម៉ងត៍ បានបង្ហាញឱ្យឃើញនូវលទ្ធផលព្យាបាលរយៈពេលវែងដ៏ល្អ និងគុណភាពនៃជីវិត។ នីតិវិធីត្រូវបានប្រើតែក្នុងករណីដែលភាគច្រើននៃផ្ទៃសន្លាក់ acetabular ត្រូវបានរក្សាទុក ហើយក្រចកក្បាលនៅតែមានក្នុងក femoral ។ ដោយពិចារណាលើដែនកំណត់នៃការវះកាត់កែសន្លាក់ឆ្អឹងចំពោះអ្នកជំងឺវ័យចំណាស់ដែលទន់ខ្សោយ នីតិវិធីនេះបង្ហាញពីការសន្យាក្នុងការកាត់បន្ថយផលវិបាកធ្ងន់ធ្ងរដោយសុវត្ថិភាព និងមានប្រសិទ្ធភាព ខណៈពេលដែលកាត់បន្ថយពេលវេលា និងថ្លៃដើមប្រតិបត្តិការក្នុងក្រុមអ្នកជំងឺនេះ។
តើធ្វើដូចម្តេចដើម្បីទិញ Orthopedic Implants និង Orthopedic Instruments?
សម្រាប់ CZMEDITECH យើងមានជួរផលិតផលពេញលេញនៃការវះកាត់ឆ្អឹង និងឧបករណ៍ដែលត្រូវគ្នា ផលិតផលដែលរួមមាន ការផ្សាំឆ្អឹងខ្នង, ក្រចក intramedullary, បន្ទះរបួស, បន្ទះចាក់សោ, cranial-maxillofacial, សិប្បនិម្មិត, ឧបករណ៍ថាមពល, ឧបករណ៍ជួសជុលខាងក្រៅ, arthroscopy, ការថែទាំពេទ្យសត្វ និងឧបករណ៍ជំនួយរបស់ពួកគេ។
លើសពីនេះ យើងប្តេជ្ញាបន្តអភិវឌ្ឍផលិតផលថ្មី និងពង្រីកជួរផលិតផល ដើម្បីបំពេញតម្រូវការផ្នែកវះកាត់របស់វេជ្ជបណ្ឌិត និងអ្នកជំងឺកាន់តែច្រើន ហើយថែមទាំងធ្វើឱ្យក្រុមហ៊ុនរបស់យើងកាន់តែប្រកួតប្រជែងក្នុងឧស្សាហកម្មឧបករណ៍ និងឧបករណ៍វះកាត់ឆ្អឹងជុំវិញពិភពលោកទាំងមូល។
យើងនាំចេញទូទាំងពិភពលោក ដូច្នេះអ្នកអាចធ្វើបាន ទាក់ទងមកយើងខ្ញុំ តាមអាសយដ្ឋានអ៊ីមែល song@orthopedic-china.com សម្រាប់ការដកស្រង់ដោយឥតគិតថ្លៃ ឬផ្ញើសារនៅលើ WhatsApp សម្រាប់ការឆ្លើយតបរហ័ស +86- 18112515727 ។
បើចង់ដឹងព័ត៌មានបន្ថែម សូមចុច CZMEDITECH ដើម្បីស្វែងរកព័ត៌មានលម្អិតបន្ថែម។
Español
Русский
Français
English
العربية
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu
















