វិធីសាស្រ្តវះកាត់ថ្មីចំនួន 3 ដើម្បីដោះស្រាយការបាក់ឆ្អឹងរបស់ Patella
មើល៖ 24 អ្នកនិពន្ធ៖ កម្មវិធីនិពន្ធគេហទំព័រ ពេលវេលាបោះពុម្ព៖ 2023-01-15 ប្រភពដើម៖ គេហទំព័រ
ការបាក់ឆ្អឹងរបស់ Patellar មានចំនួន 1% នៃករណីរបួសទាំងអស់ ហើយគោលការណ៍ណែនាំបច្ចុប្បន្នដែលបានណែនាំពីវិធីវះកាត់សម្រាប់ការព្យាបាលការបាក់ឆ្អឹងនៃ patellar transverse សាមញ្ញជាមួយនឹងការផ្លាស់ទីលំនៅនៃផ្ទៃ articular គឺខ្សែខ្សែភាពតានតឹង (TBW) ដែលដើរតួជាឧបករណ៍ប្រឆាំងនឹងភាពតានតឹងនៅពេលដែលផ្ទៃ patellar (លាតសន្ធឹង) ត្រូវបានទទួលរងនូវកម្លាំងពត់កោង។
ទោះជាយ៉ាងណាក៏ដោយ ភាពស្មុគស្មាញនៃនីតិវិធីនេះរួមមាន ការបរាជ័យក្នុងការជួសជុលខ្សែខាងក្នុង ការឆ្លង និងការបំផ្លាញមុខរបួស។ លើសពីនេះ ការអនុវត្តខ្សែបណ្តោយអាចមានការពិបាកខ្លាំង ជាពិសេសនៅពេលកាត់ និងកប់ចុងខ្សែនៅក្នុងសរសៃពួរ patellar និងសរសៃពួរ quadriceps ។
យើងបានរចនាបច្ចេកទេសថ្មីចំនួន 3 សម្រាប់ជួសជុលការបាក់ឆ្អឹង patella ឆ្លងកាត់ដោយប្រើសម្ភារៈដូចគ្នានឹង TBW ស្តង់ដារ។
ការអនុវត្តនៃក្រុមភាពតានតឹងខ្សែចំនួនប្រាំបីបន្ទាប់ពីការបើកបរឆ្លងកាត់ម្ជុល kerf ។
ម្ជុល Kirschner បណ្តោយ និងខ្សែភាពតានតឹងនៅលើផ្នែកទាំងពីរនៃ patella ។
ឆ្លងកាត់ម្ជុល Kirschner និងខ្សែភាពតានតឹងនៅពេលក្រោយ។
![ការបាក់ឆ្អឹង patella]()
ដូច្នេះ គោលបំណងនៃការសិក្សាជីវមេកានិកនេះគឺដើម្បីប្រៀបធៀបវិធីសាស្រ្តជួសជុលថ្មីចំនួន 3 ជាមួយនឹងស្តង់ដារមាស AO នៃការចងខ្សែភាពតានតឹង។
សម្មតិកម្មដំបូងរបស់យើងគឺថាបូរណភាពជីវមេកានិចនៃរចនាសម្ព័ន្ធដែលប្រើម្ជុលឆ្លងកាត់មិនគួរកាន់តែយ៉ាប់យ៉ឺនទេ។ សម្មតិកម្មទីពីររបស់យើងគឺថា TBW នៅពេលក្រោយនឹងមានលទ្ធផលស្រដៀងគ្នាទៅនឹង TBW ស្តង់ដារ។
វិធីសាស្រ្ត
ការបាក់ឆ្អឹងអញ្ចាញធ្មេញដ៏សាមញ្ញត្រូវបានកាត់ឱ្យខ្លីដោយប្រើប៉ោលកាត់ ហើយបច្ចេកទេសថ្មីទាំង 3 ត្រូវបានអនុវត្តជាបន្តបន្ទាប់ដើម្បីជង្គង់ដាច់ពីគ្នា ដើម្បីធានាថាពួកវាអាចត្រូវបានសាងសង់ក្នុងលក្ខណៈដែលតំណាងឱ្យនីតិវិធីដែលមានសុវត្ថិភាព និងអាចផលិតឡើងវិញបានដោយផ្អែកលើកាយវិភាគសាស្ត្ររបស់មនុស្ស (ដូចបង្ហាញក្នុងរូបភាពទី 2 និងទី 3)។ ទាំងអស់ត្រូវបានសម្រេចដោយជោគជ័យ។ ឧបករណ៍ជីវមេកានិកមួយត្រូវបានប្រើដើម្បីសាកល្បងភាពសុចរិតនៃជីវមេកានិចនៃបច្ចេកទេសថ្មីទាំង 3 ។
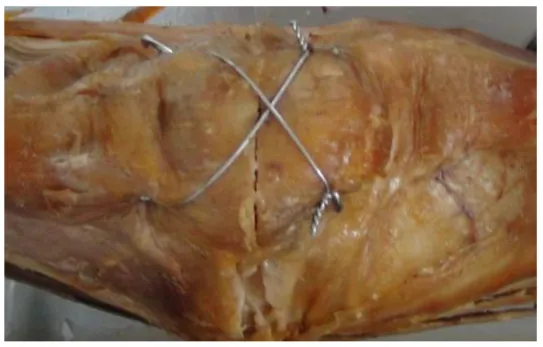
![ការបាក់ឆ្អឹងឆ្លងកាត់នៃ patella]()
លទ្ធផល
លទ្ធផលនៃការធ្វើតេស្តទាំងអស់ត្រូវបានបង្ហាញក្នុងរូបភាពទី 4 និងទី 5 ។
លទ្ធផលបានបង្ហាញថា ការកំណត់រចនាសម្ព័ន្ធជាមួយនឹងការផ្លាស់ទីលំនៅគម្លាតការបាក់ឆ្អឹងតូចជាងគេបំផុតគឺម្ជុល kerf ឆ្លងកាត់រួមបញ្ចូលគ្នាជាមួយ TBW នៅពេលក្រោយ (បច្ចេកទេសទី 3) ជាមួយនឹងការផ្លាស់ទីលំនៅគម្លាតនៃការបាក់ឆ្អឹងជាមធ្យម 0.43 មីលីម៉ែត្រ (ចន្លោះពី 0.10-0.80 ម.ម) បន្ទាប់ពី 100 វដ្ត នៅក្រោមការផ្លាស់ទីលំនៅដ៏សំខាន់នៃ 2 ម។
TBW ស្ដង់ដារ រួមបញ្ចូលគ្នាជាមួយម្ជុលកាត់ (បច្ចេកទេសទី 1) គឺល្អបំផុតបន្ទាប់បន្សំ ជាមួយនឹងការផ្លាស់ទីលំនៅគម្លាតនៃការបាក់ឆ្អឹងជាមធ្យម 0.61 មម (0.06 ទៅ 2.06 មម)។
ការផ្ទុកដែលបានអនុវត្តជាមធ្យមគឺ 69.2 N. ស្តង់ដារ AO គឺអាក្រក់បំផុតជាមួយនឹងការផ្លាស់ទីលំនៅគម្លាតបាក់ឆ្អឹងមធ្យម 1.72 ម.ម (0.47 ដល់ 2.24 ម.ម) និងទម្ងន់អនុវត្តជាមធ្យម 79.6 អិន។ ស្តង់ដារ AO គឺអាក្រក់បំផុត ជាមួយនឹងគម្លាតការបាក់ឆ្អឹងចុងក្រោយជាមធ្យម 1.72 ម.ម (0.72 ម.ម) ។
![ការបាក់ឆ្អឹង patella]()
![ការបាក់ឆ្អឹង patella]()
នៅក្នុងលក្ខខណ្ឌនៃការផ្លាស់ទីលំនៅបន្ថែមក្នុងមួយវដ្ត រចនាសម្ព័ន្ធ kerf ឆ្លងកាត់ (បច្ចេកទេស 1 និង 3) បង្ហាញពីការផ្លាស់ទីលំនៅតូចជាង: 0.27 មមសម្រាប់រចនាសម្ព័ន្ធ kerf ឆ្លងកាត់ទាំងពីរនៅក្នុងវដ្តចុងក្រោយ បើប្រៀបធៀបទៅនឹង 0.41 មម និង 0.60 មមសម្រាប់ស្តង់ដារ AO និងរចនាសម្ព័ន្ធ kerf បណ្តោយដែលមាន TBW រៀងគ្នា។ នេះគឺជាភស្តុតាងដែលថារចនាសម្ព័ន្ធ kerf ឆ្លងកាត់ផ្តល់នូវភាពរឹងកាន់តែច្រើនចំពោះការបាក់ឆ្អឹងនៅក្រោមបន្ទុក នេះគឺជាភស្តុតាងនៃភាពរឹងកាន់តែច្រើននៃគម្លាតនៃការបាក់ឆ្អឹងនៅក្រោមបន្ទុកដែលបានផ្តល់ឱ្យដោយរចនាសម្ព័ន្ធ Clinch pin ឆ្លងកាត់។
ការពិភាក្សា
លទ្ធផលបានបង្ហាញថាការតំរង់ជើង Kirschner ទៅជារចនាសម្ព័ន្ធរាងឈើឆ្កាងឆ្ងាយពីជាលិការទន់ជុំវិញ ប៉ុន្តែការរក្សាវាឱ្យនៅដដែល (ឧទាហរណ៍ 5 ម. បើប្រៀបធៀបទៅនឹងម្ជុល kerf បណ្តោយ រចនាសម្ព័នឈើឆ្កាងហាក់ដូចជាមានស្ថេរភាពល្អប្រសើរជាងក្នុងការទប់ស្កាត់ការបាក់ឆ្អឹងប្រឆាំងនឹងភាពតានតឹងផ្នែកខាងមុខ និងអាចបង្កើនភាពតានតឹងបង្ហាប់នៅលើផ្ទៃសន្លាក់។
ទិន្នន័យទាំងនេះគាំទ្រការសន្មត់ដំបូងរបស់យើងដែលថាម្ជុល kyphotic ឆ្លងកាត់មិនមែនជានីតិវិធីវះកាត់ដែលអាក្រក់ជាងបើប្រៀបធៀបទៅនឹងម្ជុល kyphotic បណ្តោយ ហើយតាមពិត រចនាសម្ព័ន្ធទាំងពីរដំណើរការបានល្អជាងម្ជុល kyphotic បណ្តោយដោយប្រើម្ជុល kyphotic ឆ្លងកាត់។ សម្មតិកម្មទីពីររបស់យើងនៅតែមានតុល្យភាពព្រោះវានៅតែមិនច្បាស់លាស់ពីការសិក្សានេះថាតើលទ្ធផលនៃការ TBW នៅពេលក្រោយគឺអាចប្រៀបធៀបទៅនឹង TBW ស្តង់ដារ។
នេះគឺជាការសិក្សាជីវមេកានិកលើកដំបូងដើម្បីបង្ហាញពីឧត្តមភាពលើបច្ចេកទេស AO ដោយគ្រាន់តែវាយតម្លៃឡើងវិញនូវវិធីសាស្រ្តវះកាត់ចំពោះ TBW ។ មិនមានការចំណាយបន្ថែមទេ ហើយនីតិវិធីអាចលឿនជាងមុនព្រោះតម្រូវឱ្យមានការប៉ះពាល់តិច។ ការប្រើប្រាស់ម្ជុល kyphotic ឆ្លងកាត់កាត់បន្ថយការខូចខាតដល់ជាលិកាទន់ជុំវិញ (ជាចម្បង សរសៃពួរ quadriceps និង patellar) ។ លើសពីនេះទៀត ប្រសិនបើគ្រូពេទ្យវះកាត់មានការព្រួយបារម្ភអំពីគុណភាពនៃជាលិកាទន់ដែលគ្របដណ្ដប់ និងហានិភ័យនៃការរលាក ឬការលេចចេញនៃផ្នែកខាងក្នុងនៃលោហៈមុន ការសិក្សានេះគួរតែធានាពួកគេឡើងវិញថាការដាក់ TBW នៅផ្នែកម្ខាងនៃ patella ជៀសវាងបញ្ហានេះ និងធ្វើឱ្យការជួសជុលទាំងមូលប្រសើរឡើង។
ការសិក្សានេះបង្ហាញថា បច្ចេកទេសម្ជុលឈើឆ្កាងថ្មីពីរគឺល្អជាងស្តង់ដារមាសដែលត្រូវបានពិពណ៌នាដោយ AO ក្នុងការព្យាបាលការបាក់ឆ្អឹង patella ឆ្លងកាត់សាមញ្ញ។
Español
Русский
Français
English
العربية
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu















