ការបាក់ឆ្អឹង Tibial, បច្ចេកទេសក្រចក suprapatellar intramedullary
មើល៖ 70 អ្នកនិពន្ធ៖ កម្មវិធីនិពន្ធគេហទំព័រ ពេលវេលាបោះពុម្ព៖ 2022-10-21 ប្រភពដើម៖ គេហទំព័រ
ការដាក់ក្រចក tibial intramedullary: ការចូលនិងការតម្រឹម, ការឈឺជង្គង់ផ្នែកខាងមុខ
វិធីសាស្រ្តនៃការវះកាត់ដើម្បីកាត់ក្រចក intramedullary នៃការបាក់ឆ្អឹង tibial គឺមានសារៈសំខាន់ក្នុងគោលបំណងដើម្បីបញ្ចូលក្រចក intramedullary តាមរយៈចំណុចចូលត្រឹមត្រូវ កាត់បន្ថយការខូចខាតដល់រចនាសម្ព័ន្ធជង្គង់ខាងក្នុង និងដើម្បីសម្រេចបាននូវទីតាំងនៃការបាក់ឆ្អឹងដ៏ល្អប្រសើរ និងការបញ្ចូលក្រចកឱ្យបានត្រឹមត្រូវ។
វិធីសាស្រ្តបុរាណសម្រាប់ការបាក់ឆ្អឹងដើម tibial គឺជាវិធីសាស្រ្ត infrapatellar median ឬ infrapatellar parapatellar ។ ទោះបីជាវិធីសាស្រ្តទាំងនេះត្រូវបានចង្អុលបង្ហាញសម្រាប់ការបាក់ឆ្អឹងពាក់កណ្តាលផ្នែកក៏ដោយ ការខូចទ្រង់ទ្រាយក្រោយការវះកាត់ ការខូចទ្រង់ទ្រាយផ្នែកខាងមុខ ឬការរួមផ្សំកើតឡើងជាញឹកញាប់នៅក្នុងការបាក់ឆ្អឹងដែលនៅជិត។
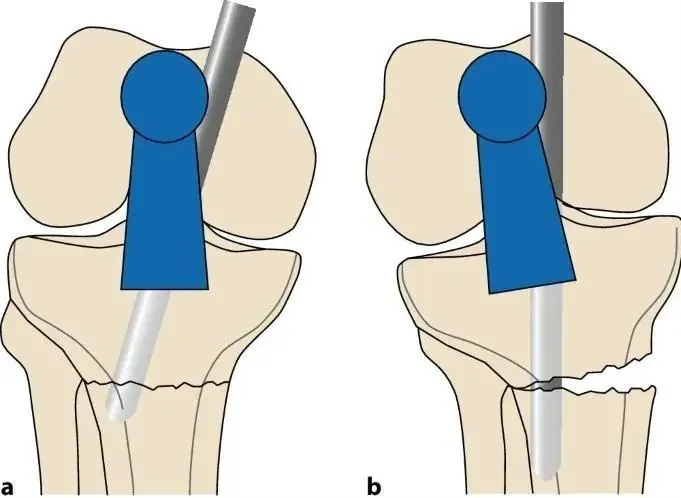
មូលហេតុចម្បងនៃការខូចទ្រង់ទ្រាយនៃការបាក់ឆ្អឹង tibial គឺការខូចទ្រង់ទ្រាយដែលបណ្តាលមកពីការទាញសរសៃពួរ quadriceps កំឡុងពេលបត់ជង្គង់ និងការប៉ះទង្គិចមេកានិចរវាងចុងក្រចក និង Cortex tibial ក្រោយអំឡុងពេលដាក់បញ្ចូល។ patella ក៏ការពារការចូលក្រចកអ័ក្សនៅក្នុងយន្តហោះ sagittal (រូបភាព 1a, ខ) ។ ដូច្នេះ វិធីសាស្ត្រទូទៅមួយទៀតនៃការចូលដល់ចំណុចគឺតាមរយៈស្នាមវះ medial parapatellar ដែលនាំទៅដល់ការបញ្ចូលក្រចកបន្តិចទៅក្រោយ (រូបភាព 1c និង 2)។ នៅពេលដែលក្រចកចូលទៅក្នុងប្រឡាយ intramedullary distal ដល់ការបាក់ឆ្អឹង នោះផ្នែកដែលនៅជិតនោះ ផ្អៀងចូលទៅក្នុង valgus (រូបភាពទី 2) ។ ទីបំផុត ភាពតានតឹងនៃការសម្រាកនៃសាច់ដុំផ្នែកខាងមុខ រួមចំណែកបន្តិចបន្តួចដល់ valgus (រូបភាពទី 3) ។
![微信图片_20221021140328]()
រូបភាពទី 1 a,b ដោយប្រើវិធីសាស្រ្ត infrapatellar ធម្មតា patella ការពារការចូលតាមអ័ក្សនៃក្រចក ដែលបណ្តាលឱ្យមានការខូចទ្រង់ទ្រាយទូទៅនៃការតម្រឹម apical sagittal ផ្នែកខាងមុខ និងការតម្រឹម valgus coronal ។ c ដោយប្រើវិធីសាស្រ្ត parapatellar សម្រាប់ការតម្រឹមក្រចក intramedullary ។
រូបភាពទី 2 ការចូលទៅជិតចំណុចចូលតាមរយៈស្នាមវះប៉ារ៉ាប៉ាតាឡារ medial នាំទៅរកការបញ្ចូលក្រចកពីក្រោយបន្តិច។ នៅពេលដែលក្រចកចូលទៅក្នុងប្រឡាយ medullary distal ដល់ការបាក់ឆ្អឹង (a) ផ្នែកជិតៗបានផ្អៀងចូលទៅក្នុង valgus (b)
![微信图片_20221021140643]()
រូបភាពទី 3 ភាពតានតឹងនៃការសម្រាកនៅក្នុងផ្នែកសាច់ដុំខាងមុខ (a) បង្កើតឱ្យមានការរៀបចំក្រពេញអេកូ (ខ)
ការខ្ទាស់ tibia នៅក្នុងទីតាំងដែលពង្រីកបន្ថែមទៀតជួយជៀសវាងផលវិបាកដែលទាក់ទងនឹងការបត់ជង្គង់ក្នុងការវះកាត់ធ្ងន់ធ្ងរ។ បច្ចេកទេសនេះត្រូវបានពិពណ៌នាដោយ Gelbke, Jakma et al ។ ក្នុងឆ្នាំ 2010 ហើយបានក្លាយជាការពេញនិយមកាន់តែខ្លាំងឡើងក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះ ដោយសារការខ្ទាស់ tibia នៅក្នុងទីតាំងអវយវៈត្រង់ស្ទើរតែជួយសម្រួលដល់ការបាក់ឆ្អឹង និងការរៀបចំទីតាំងឡើងវិញ។ Fluoroscopy បានក្លាយទៅជាបច្ចេកទេសងាយស្រួលក្នុងការអនុវត្ត។ ពេលវេលា fluoroscopy សម្រាប់ការកាត់ក្រចក suprapatellar ត្រូវបានគេរាយការណ៍ថាខ្លីជាងសម្រាប់ក្រចក infrapatellar ។ លើសពីនេះទៀតមុំនៃការបញ្ចូលក្រចក (នៅក្នុងយន្តហោះ sagittal) គឺស្របទៅនឹងអ័ក្សបណ្តោយនៃ tibia នៅក្នុងវិធីសាស្រ្តនេះជាងនៅក្នុងក្រចក infrapatellar; នេះការពារការប៉ះទង្គិចមេកានិចរវាងចុងក្រចក និង Cortex ក្រោយ ដោយហេតុនេះជួយសម្រួលដល់ការកាត់បន្ថយការបាក់ឆ្អឹង។
ការឈឺជង្គង់ក្រោយការវះកាត់គឺជាបញ្ហាដែលទាក់ទង។ ការឈឺជង្គង់ផ្នែកខាងមុខត្រូវបានគេរាយការណ៍នៅក្នុង 50-70% នៃអ្នកជំងឺបាក់ឆ្អឹងដោយមានតែ 30% នៃអ្នកជំងឺប៉ុណ្ណោះដែលមានការឈឺចាប់បន្ទាប់ពីការដកយកចេញនូវរុក្ខជាតិខាងក្នុង។ វាត្រូវបានគេប៉ាន់ប្រមាណថាការបង្កើតស្លាកស្នាមដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការចូលទៅកាន់សរសៃពួរ patellar និងបន្ទះខ្លាញ់ Hoffa គឺជាប្រភពសក្តានុពលនៃការឈឺជង្គង់ក្រោយការវះកាត់។ លើសពីនេះ វិធីសាស្រ្ត suprapatellar ជៀសវាងការកាត់តាមបែបប្រពៃណីនៃមែកធាង patellar នៃសរសៃប្រសាទ saphenous ដោយហេតុនេះជៀសវាងការស្ពឹកជង្គង់ផ្នែកខាងមុខ និងអារម្មណ៍រិល (រូបភាពទី 4) ។ ការឆ្លងកាត់ក្រចកតាមរយៈសរសៃពួរ quadriceps ដោយហេតុនេះធ្វើឱ្យសរសៃពួរ patellar នៅដដែល ហាក់ដូចជាកាត់បន្ថយអត្រានៃការឈឺជង្គង់ក្រោយការវះកាត់យ៉ាងខ្លាំង។
![微信图片_20221021140942]()
ដោយសារលទ្ធផលល្អនៃការបាក់ឆ្អឹងជិតៗ ការចង្អុលបង្ហាញក្នុងការអនុវត្តគ្លីនិកត្រូវបានពង្រីកដល់ការបាក់ឆ្អឹងទាំងអស់។
តើពេលណាគួរប្រើក្រចកដៃខាងក្នុងសាច់ដុំ suprapatellar?
គុណសម្បត្តិ
ទីតាំងជង្គង់ពាក់កណ្តាលពង្រីក លើកកម្ពស់ការរៀបចំការបាក់ឆ្អឹង និងការកំណត់ទីតាំងឡើងវិញដោយការបន្ធូរបន្ថយកម្លាំងសាច់ដុំ និងការរក្សាកំឡុងពេលបញ្ចូលក្រចក
ហានិភ័យទាបនៃការផ្លាស់ទីលំនៅក្រោយការវះកាត់នៃការបាក់ឆ្អឹងផ្នែកជិតៗ និងផ្នែកខាងចុង បើប្រៀបធៀបទៅនឹងបច្ចេកទេសធម្មតា
ប្រតិបត្តិការក្រចកមានលក្ខណៈបច្ចេកទេសងាយស្រួលជាងក្នុងការអនុវត្ត
ការបញ្ចូលក្រចកគឺអាចធ្វើទៅបានជា 'នីតិវិធីវះកាត់តែមួយ'
កាត់បន្ថយពេលវេលា fluoroscopy
មិនមានការខូចខាតដល់សរសៃពួរ patellar និងអត្រាទាបនៃការឈឺជង្គង់ផ្នែកខាងមុខ
កាន់តែងាយស្រួលអនុវត្តក្នុងនីតិវិធីពហុក្រុម ដូចជារបួសច្រើនដង
ការចង្អុលបង្ហាញ
ការបាក់ឆ្អឹងខាងក្រៅនៃ tibia ជិត (ប្រភេទ AO 41A)
ការបាក់ឆ្អឹងធម្មតានៃ diaphysis tibial (ប្រភេទ AO 42A-C)
ការបាក់ឆ្អឹង diaphyseal មួយផ្នែក (ប្រភេទ AO 42C)
ការបាក់ឆ្អឹងផ្នែកខាងក្រៅនៃផ្នែក tibial និងការបាក់ឆ្អឹងផ្នែកបន្ថែមខាងក្នុងនៃសន្លាក់សាមញ្ញ (ប្រភេទ AO 43A និង C1)
ជង្គង់អណ្តែត
ការ ossification Patellar ជាមួយនឹង ossification សរសៃពួរ patellar
របួសដែលមានមេរោគនៅកម្រិតនៃសរសៃពួរ patellar
តើធ្វើដូចម្តេចដើម្បីទិញ Orthopedic Implants និង Orthopedic Instruments?
សម្រាប់ CZMEDITECH យើងមានជួរផលិតផលពេញលេញនៃការវះកាត់ឆ្អឹង និងឧបករណ៍ដែលត្រូវគ្នា ផលិតផលដែលរួមមាន ការផ្សាំឆ្អឹងខ្នង, ក្រចក intramedullary, បន្ទះរបួស, បន្ទះចាក់សោ, cranial-maxillofacial, សិប្បនិម្មិត, ឧបករណ៍ថាមពល, ឧបករណ៍ជួសជុលខាងក្រៅ, arthroscopy, ការថែទាំពេទ្យសត្វ និងឧបករណ៍ជំនួយរបស់ពួកគេ។
លើសពីនេះ យើងប្តេជ្ញាបន្តអភិវឌ្ឍផលិតផលថ្មី និងពង្រីកជួរផលិតផល ដើម្បីបំពេញតម្រូវការផ្នែកវះកាត់របស់វេជ្ជបណ្ឌិត និងអ្នកជំងឺកាន់តែច្រើន ហើយថែមទាំងធ្វើឱ្យក្រុមហ៊ុនរបស់យើងកាន់តែប្រកួតប្រជែងក្នុងឧស្សាហកម្មឧបករណ៍ និងឧបករណ៍វះកាត់ឆ្អឹងជុំវិញពិភពលោកទាំងមូល។
យើងនាំចេញទូទាំងពិភពលោក ដូច្នេះអ្នកអាចធ្វើបាន ទាក់ទងមកយើងខ្ញុំ តាមអាសយដ្ឋានអ៊ីមែល song@orthopedic-china.com សម្រាប់ការដកស្រង់ដោយឥតគិតថ្លៃ ឬផ្ញើសារនៅលើ WhatsApp សម្រាប់ការឆ្លើយតបរហ័ស +86- 18112515727 ។
បើចង់ដឹងព័ត៌មានបន្ថែម សូមចុច CZMEDITECH ដើម្បីស្វែងរកព័ត៌មានលម្អិតបន្ថែម។
Español
Русский
Français
English
العربية
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu














