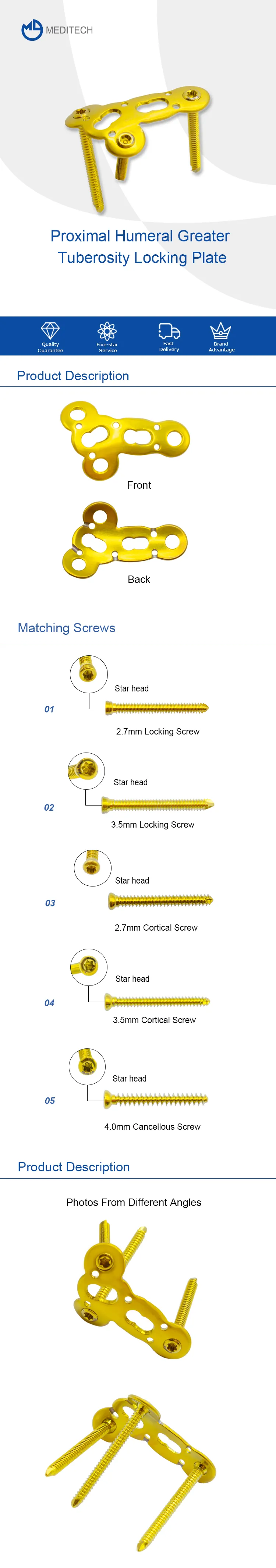
Плоча за закључавање веће туберозности проксималног хумера: свеобухватан преглед
Проксимални хумерус је критична структура кости која игра кључну улогу у функционисању горњег екстремитета. Преломи у овој области могу довести до значајног функционалног оштећења и инвалидитета. Последњих година, развој плоча за закључавање је револуционисао лечење проксималних прелома хумералне кости. Плоча за закључавање проксималне хумералне веће туберозности (ПХГТЛП) је тип плоче за закључавање која је стекла популарност последњих година због својих одличних клиничких резултата. У овом чланку ћемо дати свеобухватан преглед ПХГТЛП-а, укључујући његову анатомију, индикације, хируршку технику, исходе и компликације.
Анатомија
Проксимални хумерус се састоји од четири дела: главе хумеруса, веће туберозе, мање туберозе и осовине хумеруса. Већа туберозност је коштано испупчење које се налази латерално од главе хумеруса и обезбеђује место везивања за мишиће ротаторне манжетне. ПХГТЛП је дизајниран да фиксира преломе веће туберозности, који су уобичајени код проксималних прелома хумеруса.
Индикације
ПХГТЛП је индикована за лечење проксималних прелома хумеруса који укључују већу туберозност. Ови преломи су често повезани са повредама ротаторне манжетне и могу довести до значајног функционалног оштећења. ПХГТЛП обезбеђује стабилну фиксацију, што омогућава рану мобилизацију и рехабилитацију.
Хируршка техника
Хируршка техника за ПХГТЛП укључује приступ отворене редукције и унутрашње фиксације. Пацијент се поставља у лежаљку за плажу или на бочни декубитус, а хируршко место се припрема стерилним засторима. Преко веће туберозности се прави уздужни рез, а прелом се смањује. ПХГТЛП се затим поставља на бочни аспект главе хумералне кости, а вијци се убацују кроз плочу у кост. Плоча обезбеђује стабилну фиксацију, што омогућава рану мобилизацију и рехабилитацију.
Исходи
Показало се да ПХГТЛП има одличне клиничке резултате у лечењу проксималних прелома хумеруса. Неколико студија је пријавило високу стопу спајања прелома, добре функционалне исходе и ниску стопу компликација. У систематском прегледу 11 студија, ПХГТЛП је био повезан са 95% стопе спајања, 92% доброг или одличног функционалног исхода и 6% стопе компликација.
Компликације
Компликације повезане са ПХГТЛП укључују перфорацију шрафа, отказ имплантата, неспајање и инфекцију. Учесталост компликација је мала, а већина се може излечити одговарајућим третманом. У систематском прегледу 11 студија, најчешћа компликација била је перфорација шрафа, која се јавила у 2,2% случајева.
Закључак
ПХГТЛП је ефикасна и безбедна опција за лечење проксималних прелома хумеруса који укључују већу туберозност. Плоча обезбеђује стабилну фиксацију, што омогућава рану мобилизацију и рехабилитацију. Показало се да ПХГТЛП има одличне клиничке исходе са ниском стопом компликација. Примену ПХГТЛП треба размотрити у лечењу проксималних прелома хумеруса.
ФАКс
Колико времена је потребно да се опорави од проксималних прелома хумеруса који су третирани ПХГТЛП?
Време опоравка зависи од неколико фактора, као што су тежина прелома, старост пацијента и постојећа медицинска стања. Генерално, већина пацијената може очекивати да ће се вратити нормалним активностима у року од 6-12 месеци након операције.
Да ли је употреба ПХГТЛП повезана са било каквим дугорочним компликацијама?
Дугорочне компликације повезане са ПХГТЛП су ретке. Међутим, пацијенти треба да буду свесни ризика од отказивања имплантата, који се може десити неколико година након операције. Редовно праћење код лекара може помоћи да се идентификују све потенцијалне компликације и да се брзо отклоне.
Да ли се ПХГТЛП може користити у свим случајевима проксималних прелома хумеруса?
Не, ПХГТЛП је посебно дизајниран за фиксирање прелома веће гомоље. У случајевима када прелом укључује друге делове проксималног хумеруса, можда ће бити потребно размотрити друге хируршке опције.
Које је време опоравка за пацијенте који су подвргнути операцији ПХГТЛП?
Како пацијенти могу оптимизирати свој опоравак након операције ПХГТЛП?
Пацијенти могу да оптимизују свој опоравак пратећи програм рехабилитације који је осмислио њихов лекар. Ово може укључивати физикалну терапију, вежбе за побољшање опсега покрета и снаге, као и стратегије управљања болом. Неопходно је да се придржавате свих постоперативних упутстава лекара да бисте обезбедили успешан опоравак.
У закључку, ПХГТЛП је сигурна и ефикасна опција за лечење проксималних прелома хумеруса који укључују већу туберозност. Плоча обезбеђује стабилну фиксацију, што омогућава рану мобилизацију и рехабилитацију, и показало се да има одличне клиничке резултате са ниском стопом компликација. Пацијенти треба да разговарају о употреби ПХГТЛП са својим лекаром да би утврдили да ли је то одговарајућа опција за њихов специфични прелом. Уз правилно управљање и праћење, пацијенти могу очекивати да се врате нормалним активностима и уживају у добром квалитету живота након операције проксималног прелома хумеруса са ПХГТЛП.
English
Français
Русский
Español
العربية
Português
Deutsch
italiano
日本語
한국어
Nederlands
Tiếng Việt
ไทย
Polski
Türkçe
አማርኛ
ພາສາລາວ
ភាសាខ្មែរ
Bahasa Melayu
ဗမာစာ
தமிழ்
Filipino
Bahasa Indonesia
magyar
Română
Čeština
Монгол
қазақ
Српски
हिन्दी
فارسی
Kiswahili
Slovenčina
Slovenščina
Norsk
Svenska
українська
Ελληνικά
Suomi
Հայերեն
עברית
Latine
Dansk
اردو
Shqip
বাংলা
Hrvatski
Afrikaans
Gaeilge
Eesti keel
Māori
नेपाली
Oʻzbekcha
latviešu
অসমীয়া
Aymara
Azərbaycan dili
Bamanankan
Euskara
Беларуская мова
भोजपुरी
Bosanski
Български
Català
Cebuano
Corsu
ދިވެހި
डोग्रिड ने दी
Esperanto
Eʋegbe
Frysk
Galego
ქართული
guarani
ગુજરાતી
Kreyòl ayisyen
Hausa
ʻŌlelo Hawaiʻi
Hmoob
íslenska
Igbo
Ilocano
Basa Jawa
ಕನ್ನಡ
Kinyarwanda
गोंगेन हें नांव
Krio we dɛn kɔl Krio
Kurdî
Kurdî
Кыргызча
Lingala
Lietuvių
Oluganda
Lëtzebuergesch
Македонски
मैथिली
Malagasy
മലയാളം
Malti
मराठी
ꯃꯦꯇꯥꯏ (ꯃꯅꯤꯄꯨꯔꯤ) ꯴.
Mizo tawng
Chichewa
ଓଡ଼ିଆ
Afaan Oromoo
پښتو
ਪੰਜਾਬੀ
Runasimi
Gagana Samoa
संस्कृत
Gaelo Albannach
Sepeti
Sesotho
chiShona
سنڌي
Soomaali
Basa Sunda
Wikang Tagalog
Тоҷикӣ
Татарча
తెలుగు
ትግንያውያን
Xitsonga
Türkmençe
संस्कृत
ئۇيغۇرچە
Cymraeg
isiXhosa
ייִדיש
Yorùbá
isiZulu